�������ߣ� ����ҽ�ƴ�ѧ����ҽԺ�ۿ� �¾�����������
����һ��������
���������У�43�ꡣ˫�����Խ���30�꣬��1996��5��30������Ժ���˫����������0.01������-14.00 DS�����۽�������0.6�����۽�������0.7�������ޱ��Ρ���˫�����Ӽ���ԭλ��Ĥ������(laser in situ keratomileusis, LASIK)������10����������1.2������1.0��
����1996��8��2����������ͻȻ�½���������Σ�ת����Ժ��������쳣��
�����۲���飺��������0.6������0.3��J7��˫�۽�Ĥ������Ȼ��ǡ�����δ�������쳣�����۵ư߲��ɼ�һ1/5PDȫ���ѿף�����Ĥ��λ��
����Amsler����飺���߱�������(ͼ1)����Ұ��飺����5�����İ��㡣
���������������
������ϣ���������Ĥ�ư��ѿס�
����1996��8��20�������۲������г���������ѪС���ף�20%SF6ע�롣���пɼ�������Һ������LASIK�����Ĥ������������Χ��ͬ,���۵�Ӱ����Ρ�����3�ܳ�Ժʱ��������0.3��С����0.4��J5;�ư߲�δ���ѿף�����Ĥ��λ��Amsler����飺���߲��ٱ��Σ�����������(ͼ2);������Ұ���ơ�
����

����ͼ1����ǰAmsler�����
����
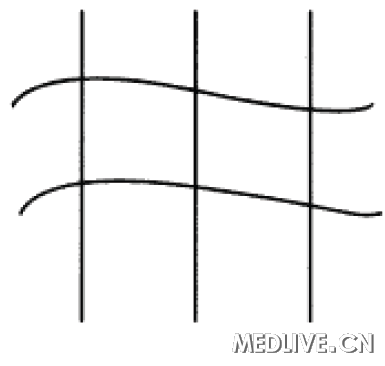
����ͼ2������Amsler�����
����������������
����LASIK���ǽ��꿪չ��һ�����ͽ�Ĥ��������������������ƽ�����ʱ����������֯��һԼ50 mm Hg(1 mm Hg=0.133 kPa) �ĸ�ѹ�������߶Ƚ����۵IJ�����������۸���Һ���������̺ͻư��ڽ������벣���帽�ŽϽ��ܡ���ˣ�LASIK����ư߲��ѿײ����ų���������ʹ�ø�ѹ����������Һ��������ǣ���ư߲����¡����Ƹ߶Ƚ����۵�����������ȡ������ʽ��Ϊ��ȫ��Ч���д���һ��̽�֡� |
