��������ʷ�ص㡿
����������ij���У�53�꣬�����������ڲ�Ƥ���������ò���ŧ�������Ժ�������߰���ǰ���и���и�ֹ�ʱ�о������ヲ�����ۣ�����������ʹ��δ���⣬������º����������ڲ�Ƥ����ʼ����һ�ƶ�����������а�ɫŧ��Һ�����������ۺ졢��ʹ�������½���δ��ҽԺ���Ρ���������������Ƥ������ʱ��ʱ����������ŧҺ�������������Ժ����Ժ�ۿ�B��δ�������쳣�����ۿ�X������λƬδ������������������������ﻳ�ɡ���������ϸ��������2008-10-25�����ۿơ���Ժ�ۿƲ��壺��������0.8�������������ڲ�Ƥ�����Ϻ�ɫ��������ͣ���һֱ��Լ0.5cm���ÿڣ��˿ڴ��а�ɫŧҺ����������ޱպϲ�ȫ������;��С��λ����������ѹ������ŧ�Է��������������������ѹʹ;����δ�������쳣��
������Ժ����Ļ�������ʷ�����ֻ�����3��ǰ��2����ס��Ժ����ơ�2005-2-10�գ��������˶�ŷʱ���˻���ͷ�����������²��壬�������Ѻ��ͷ�衢ͷʹ�����ġ�Ż�£���һ�˿ڳ�Ѫ�����˷��ֺ���������Ժ����ƣ��д����崴��ϵȴ�����ͷCT���ʾ���쳣�����⡰���ͱպ������ˡ�������Ժ����ơ���ʱ��Ʋ��壺��־�����������Ƥ��������(�ѷ��)����������ϡ����ͣ�˫��ͫ��ֱ��Լ2.5mm���ԹⷴӦ��������˫��������ͻ�����ݡ�ͷ��CTʾ�����쳣��
������Ժ������ϣ�
����1 �����ͱպ������ˡ�
����2�����������֯���ˡ���Ժ���5�����ͷʹ��ͷ�衢���ȣ�Ѫ����ʾ��WBC��17.9x0109/L��N��90%;����ͷCT������쳣�����徱�ֿ����ԡ������ڸ�Ⱦ���Լ�Һ������������1.0mmol/L;�Ȼ���119.7mmol/L;�Լ�Һ���棺��ϸ��3500x106/L;��ϸ��30%;�����������ԡ�֧���ڸ�Ⱦ��ϣ�������ù�ؼ�ͷ����ि���Ⱦ����¶������ѹ�����ƣ�����Լ�Һ���ʾ��ϸ�����٣������ָ�������ͷʹ��ͷ������������Ժ��
������Ժ������ʱ��ͷʹ��ͷ�裬����Ը��Ȱ�Ż�£�����2005-3-18�ٴ���ס����ơ���ƺ�Ѫ����ʾ��WBC��12.15x109/L;N��84.2%������ͷCTʾ��˫��Ҷ��Ƭ���ܶȲ��������ѹ������˫��Ҷ��ŧ�����ԡ�����ˮ�������ؿ���Ⱦ���ơ�����Լ�Һ�����֧�������ڸ�Ⱦ����ͷCT��ǿɨ��ʾ��˫��Ҷ����һ���ܶȲ����ǿ���ܱ�״ǿ�������Ƕ�Ҷ��ŧ�ס��������嶨����ŧ�״��̳���������������ŧҺ��8ml�������߲�������ʧ����Ժ3���������ȶ���ͷʹ��ͷʹ������֢״δ�ٷ�����
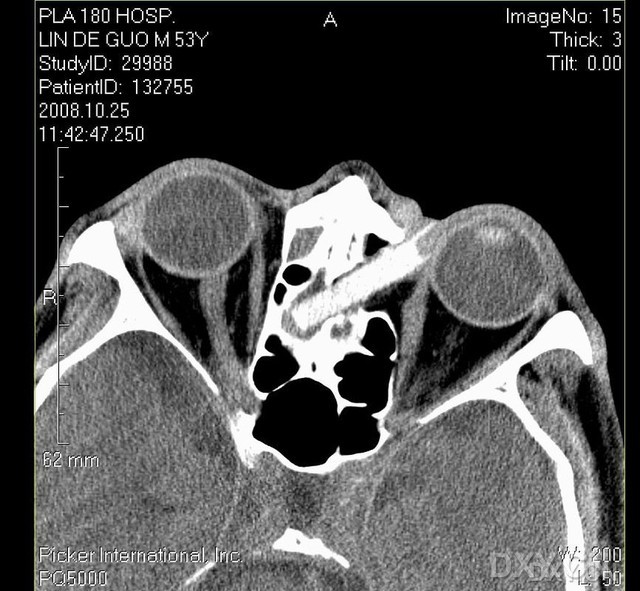
�����˴���ס�ۿƺ����ۿ����зǴ���������ܣ���Ȱ˵(��������N��CT������������)�������ۿ�CTƽɨʾ��������������˫��ɸ����ɼ���״���ܶ�Ӱ����СԼ3.6cmX0.7cm��CTֵ138HU���߽���;��������������֯�����ͣ��Ҳ�ɸ����ǻ�ܶ����ߡ�ճĤ����(��ͼ1)��������ϣ����ۿ�������������ۿ�������ȡ���������а�ѹ������Ƥ�¸о���ë��״������������пڣ���һβ����ë�̵���״�������Ϸ������������Ͽ����ڣ���״��ֱ��Լ0.5cm����������Ʒ����Ѫ��Ƕ˳�����﷽�����������γ�����������ʵΪһ���Ӷ϶ˣ���Լ4cm��ֱ��Լ0.5cm(ͼ2)����1/1000���ù��������ˮ��ϴ�˿ں��������ܣ����Ƥ���˿ڡ�5�����ߣ�����Ȭ�������۲���ͷ�����ʡ������ʲ�ʷ������ʼ����3��ǰ��������ʱ���Է��������п��ӣ��Լ����˻赹���ѼDz��嵱ʱ�����龰��
�����������ۣ�
����08��3�£�CCTV-10������ר���Ŀ���߽���ѧ���н��������ƵIJ�����һλ7������С����������ԭ������20���죬�������½�����ҽԺ�ۿ���Ƭ���δ���쳣������������Ч����������ij����ҽԺCT��龹Ȼ�����ۿ�����2�س���4cm���ҵ���״�����ȡ����֤ʵΪ���Ӷ϶ˡ�������ĸ���䣬�����۾�����ǰ1�ܳԷ�ʱ��������ӣ�������Ӻ����Լ�����2�����Ӿ�����һ�أ��ڵ���û�ҵ��϶ˣ�Ҳû����С���������˿ڣ����Ծ�û���⡣
�����۲���������һ����ܱ�����֪������ҽ���ر��Ǵ��������������������۲������߲���֪����������˺ܶ�żȻ�����أ�������Щ����żȻ�����أ�Ҳ������ֵ��������˼�ĵط������ȣ��۲�Ƥ������Ĥ����Ϊ�ɳڣ�����������룬�˿ڲ�����ڼ���������Ƥ�����Ĥ�����ڶ��ѱ�����;�����˺���ǡ�ɴ�����־����״̬������Ϊ��ͯ������Ϊҽ���ṩ��������ı�Ҫ�����������۲�����©��;��Σ���������˺ϲ�����������λ���ˣ�����ҽ�������ᱻ��ɢע����������ע��۲���ϸС�˿ڣ��Ӷ������۲�����©�����������ر��Ǹ����˻��ߣ�����ҽ��ѯ�ʲ�ʷӦ��������ϸ����������������������Ҫδ����ϸѯ�ʣ��º�ҲӦ�ٴ�����ϸ��ѯ������ʱ����������۲�Ƥ������Ĥ�ĸ����˿ڣ����迼�����������Ŀ��ܣ�Ӧ��Ӽ�飬���������ʷ�����ܵ��������ʣ�ѡ��B����X����Ƭ��CT�ȼ���һ���ų���
����
 |
