�������ߣ������ ������ ��� ��־ǿ
�������ߵ�λ������ͬ��ҽԺ
�������������ϡ�
�������ԣ�57�꣬��ʦ�����ۺ졢ĥ�������½�3���£���Ժ���Ϊ����������Խ�Ĥ�ס������迹���������Ч��
���������������ˡ�����ʷ���������ۼ�ʷ��
�������壺����������0.02������1.0;��ѹ������12 mm Hg������16 mm Hg;���۽�Ĥ��ȳ�Ѫ����Ĥ���뼰��ɼ�Ƭ״������֯����һ���߽�����������¡�𣬲���λ�ڽ�Ĥdz�㣬�������ĤԵ֮��������֯����������ͫ������ǰ��������δ�������쳣������Ӳ���(ͼ1)��
������Ĥ����ӫ����Ⱦɫ��Ũ����Ⱦ(ͼ2)�����ۼ��δ�������쳣��
����ʵ���Ҽ�����۽�Ĥ������֯��Ƭ��������Ƥϸ����������С����̬��һ�������ܰ�ϸ����δ����ԭ�塣
�������۽������Ĥ������ˣ���Ĥ��Ƥϸ����̬�쳣���ɼ��쳣����ϸ������Բ�θ߷���(ͼ3)���ڼ��������ʸ���ϸ����
����
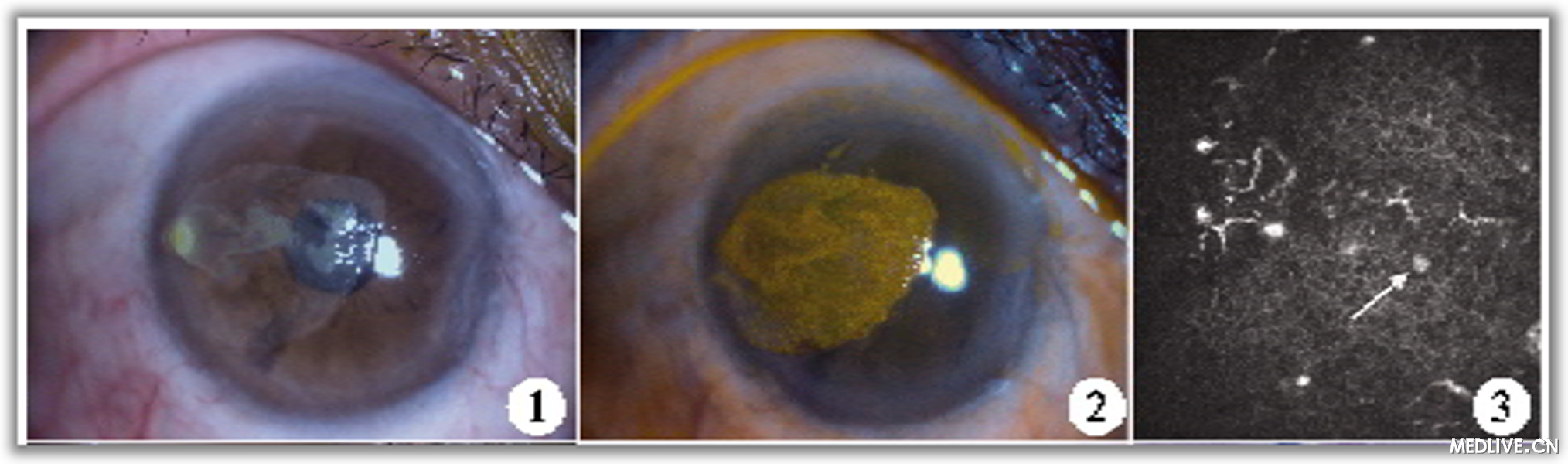
����ͼ1���۽�Ĥ���뼰��ɼ�Ƭ״������֯����һ���߽�����
����ͼ2���۽�Ĥͻ����Ⱦɫ��������ʾ���Χ��������¡��
����ͼ3���۽������Ĥ������˼���Ĥ��Ƥϸ����̬�쳣���ɼ��쳣����ϸ��(��)
�����ٴ���ϣ����۽�Ĥ��Ƥ������(����������?ԭλ��?)��
����������ǰ��˺��ڰ���������������£������۽�Ĥ��Ƥ�������г��������м���Ƥ���������Ĥǰ������������ճ�������룬������⻬�����賹���г��������Խ�Ĥ�Ӵ������Ǵ��棬�г���֯�Ͳ������ײ�ù����ҩˮÿ�����ε��ۣ�Ԥ����Ⱦ��һ�ܺ���ȥ���Ӵ�������Ĥ������������(ͼ4)������������0.8����Ĥ�������ˣ����۽�Ĥ��Ƥϸ���������������нǻ��︲�ǣ�����������Ƥϸ��������Ծ���������ԣ�����Ĥ����(ͼ5��6)�������ϣ����۽�Ĥ��Ƥ���������������������δ��������
����
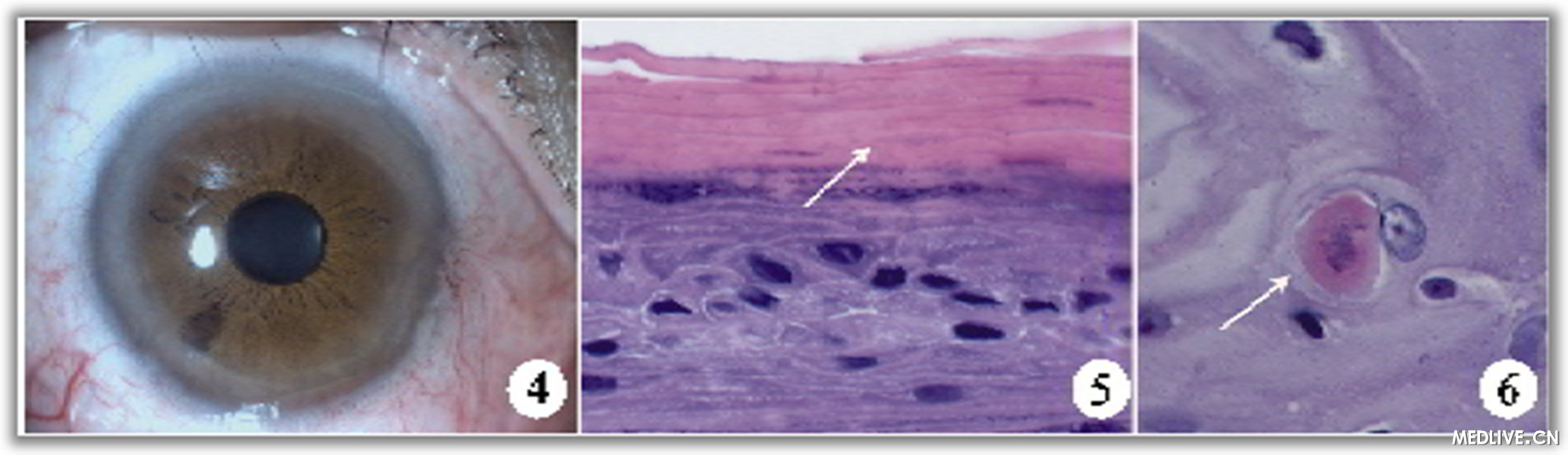
����ͼ4��Ĥ�����г�����Ĥ�����������γɣ�����1.0
����ͼ5���۽�Ĥ��Ƥϸ�����������渲�ǽϺ�Ľǻ���(��)(HE��400)
����ͼ6���۽�Ĥ��Ƥϸ��������Ծ����������(��)(HE��1000)
���������ۡ�
����
������Ĥ��Ƥ���ɸ�����״��Ƥϸ����ɣ�����ʱֻ��4��ϸ�����������Ϊ6�㣬������ʼ�ձ���6����Ƥ�ṹ��������Ĥ�ı���ϸ���ǻ������ǣ��ڽ�Ĥ��Ƥ�����Լ����У��ɼ���Ĥ��Ƥ������࣬����ϸ���ǻ������ֻ��߿ɰ��в�������������Ƥ������Ծ�����صĻ��߿ɷ�չΪ��Ĥԭλ������״ϸ��������Ĥ��Ƥ������������һ�����ԵĽ�Ĥ��Ƥ��Ӧ�����������ֲ��䷢չ�Ͽ죬������Ұ�¡�𣬱���߶Ƚǻ������и���Ľǻ����һ�㲻�������������ĤԵ�����������ֱ���Ӧ�����������ƣ���ͨ���������ȷ�������չ״����������һ�����ơ����������ѷ��������ԵIJ�������������������Ծ����ʾ���������ƣ��ж��Ŀ��ܡ� |
