��������Ů�ԣ�72�꣬��������˫�����Ҳ�����12�죬���֫��鶯1�ܡ���2005��12��30������Ժ��������Ժǰ12���������������ַ�����˫�����Ҳ����ӡ�ͷ���Ҳ�Ťת��ÿ�췢�����Σ�ÿ�γ�������30�룬δ��ҽԺ���5�����ʱ�����֫��鶯������֫����������֫ǿֱ�������������̣�ÿСʱ1�Σ�����4�Σ�����������ʶ��Ȼ�����
��������Ժ���A��ע�䱽�ͱ�����100mg��ÿ��1�Σ��ڷ���������250mg��ÿ��2�Σ�������������Ƶ����ÿ�η�������ʱ���ӳ���������12����֢״�����(�����Է���)�������ڿ���ﲡ���������������֢��ʷ40���꣬���ڿڷ��ȱ��(100mg��ÿ��1��)��������(5mg��ÿ��1��)��������(20mg��ÿ��1��)����Ѫѹʷ30�꣬���ڷ��ñ�����ѹ0��(1����ÿ��1��)��5��ǰ�Թ�����ͷCTɨ��(ͼ8-1)֤ʵ(��8-1)��δ����֫��̱��;3��ǰ�Գ�Ѫ��ͷCTɨ��֤ʵ(ͼ8-2)�������Ҳ�֫��ƫ̱����������ʷ������ǰ�м�״��������ʷ��
������8-1 ͷӰ��ѧ���
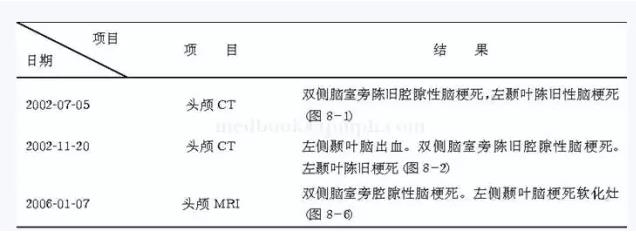
����ͼ8-1 ͷCT(2002�\07�\05)˫�������Գ¾�ǻ϶���Թ���(a)�����Ҷ�¾����Թ���(b)
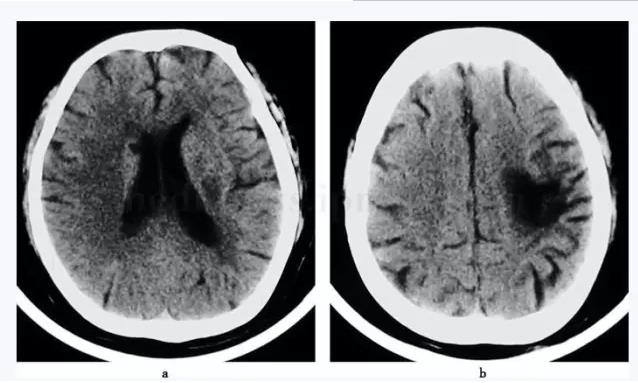
����ͼ8-2 ͷCT(2002�\11�\20)����Ҷ�Գ�Ѫ���Ҳ�������ǻ϶���Թ���(a)�����Ҷ�¾ɹ���(b)
������Ժʱ����飺T36.9�棬P85��/�֣�R20��/�֣�BP170/100mmHg�������������������ͣ�ȫ��dz���ܰͽ�δ���״�˫�κ������֣�˫�ε��ż��ɡ�ʪ�������Ľ����������������������룬δ�ż�����������������ƽ������Ƣ����δ������ϵͳ���壺��˯״̬��˫��ͫ�ȴ��Բ��ֱ��3mm���Թⷴ����������ʹ�̼��ɼ����֫������֫�췴��������Ҳ�Babinski�����ԣ���Ĥ�̼������ԡ�
������Ժ�����Ϊ֢״��������ǿ�����(������ע������������ע�䱽�ͱ����ơ��ڷ���������)�ͽ�ѹ���ƣ�Ч���Բ����⣬����������ʶ���壬��������״̬����Ժ��2��ת�����ڿ���֢�����(N�\ICU)��ת��ʱ����飺��������(38.2��)�������ӿ�(105��/��);˫����̶�����ż������ʧ;˫��ͫ�ȴ��Բ��ֱ��2.5mm���ⷴ��ٶ�;��֫�췴����ʧ��˫�ಡ����δ������ת������Ϊ����֢״����������״̬;�ھ������֢;�۳¾�����Ѫ�ܲ�����������ƫ̱;�ܸ�Ѫѹ3��(����Σ);��ϸ���Է��ס�ת�������������������(ÿСʱ4mg)������ע�䱽�ͱ�����(0.1g��ÿ8Сʱ1��)����θ��ע���������(0.5g��ÿ��2��)��������;������ע��¶��(125ml��ÿ4Сʱ1��)��ѹ��������עͷ���氲����Ⱦ���ơ�ת���2�����½�һ������(39.2��)����ʶ�Բ��壬���鴤ֹͣ�����������ҩ�・������ͣ�á�ת���3��������ѣ�˫�ο��ż��ɡ�ʪ������Ѫ�����ͶȽ���80%��Ѫ����ѹ63mmHg��������̼��ѹ54mmHg�������о������ܲ�ܸ���ͨ������ǿ����Ⱦ����(ͣ��ͷ���氲����Ϊȥ�����ù�غ��ǰ�����)���˺���������������Ѫ�����Ͷ�ά����95%���ϣ�Ѫ����ѹ73��180mmHg��������̼��ѹ37��58mmHg��pH7.35��7.46��ϸ���Է��õ����ƣ���ͨ�������ָ�������ת���10�죬������ʶ��δ�ָ�������������飬���Թ��ܽ����ж����Ե�ͼ��ʾ(ͼ8-3)˫��㷺�ͷ��첨��δ��������ŵ�(�����뿹���ҩ���й�)�������շ���λ(BAEP)��ʾ(ͼ8-4)�������ֻ�����������DZ�����ӳ�;�Ҳ�δ������(���ܳ��������ϰ�)������շ���λ(SEP)��ʾ(ͼ8-5)���N20��ʧ;�Ҳ�N20�����ͣ�N13�\N20����DZ�����ӳ���ת���13���ٴγ��ַ�����˫�����Ҳ����ӣ��������������֫�鶯������5��10�������л��⡣ѪҩŨ�Ƚ���ر����ͱ���15.05��g/ml(����ֵ15��40��g/ml)����������32.80��g/ml(����ֵ50��100��g/ml)�����¾���θ��ע���������Ϊ0.2g��ÿ��3�Σ��˺�δ�ٳ��ֳ鴤������ת���15���������п���ת���18����ʶ��ת�壬�ɰ���ָ��ִ�м�����������ʶ״̬�ĺ�ת�����߳��������������������顢��������֫�����������������������������֢���¾����ϰ��йء��������ҽʦ������鳤�ڷ����ȱ��(ÿ��100mg)��������(ÿ��2mg)�����߲������Ժ�ת�������ȶ����������������ᡣת���26�������п���϶¹ܣ���46�첡��ƽ��ת��N�\ICU��סԺ2�º�ת��Ժ��
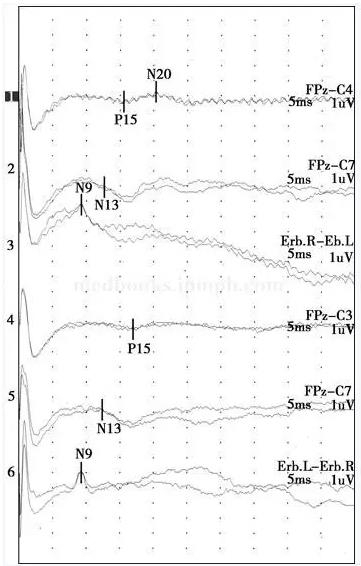
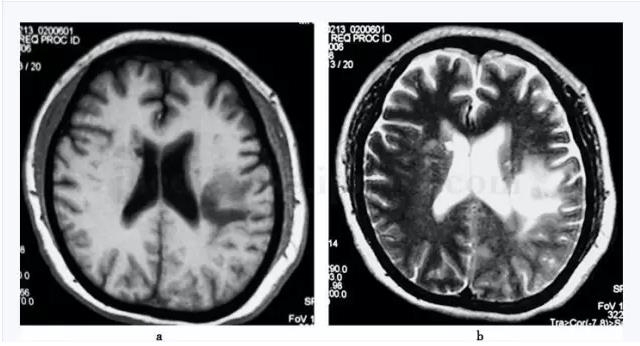
����סԺ�ڼ䣺��Ѫ�����а�ϸ���ڷβ���Ⱦʱ���ߣ����Ÿ�Ⱦ�Ŀ���תΪ����;��Ѫ�����ı����ᰱ��ת��ø(ALT)���Ŷ����ᰱ��ת��ø(AST)���é\�Ȱ���ת��ø(GGT)��һ�����ߣ��������Ŀ���תΪ����;Ѫ�Ǹ�������(140��200mg/dl);���ص�������(7.5��32.7mg/dl)������������;ǰ����(104��158mg/L)�Ͱ���(2.4��3.3g/dl)��������;�ء��ơ�������;��(6.3��7.7mg/dl)��������;��Ѫ��������pH7.31��7.48��Ѫ����ѹ(PaO2)63��185mmHg��������̼��ѹ(PaCO2)37��68.1mmHg;���ĵ�ͼ��������;�ݴ���X����Ƭ����ʾ���·��ף�������Ⱦ���ƺ���������ͷMRI��ʾ˫��������ǻ϶���Թ���������Ҷ�Թ���������(ͼ8-6)��
����ͼ8-3 �Ե�ͼ(2006�\01�\10)ȫ������Ƶ����14��20Hz�Ħ²�Ϊ��������10��30��V;�ɼ��ĵ�α���ύ
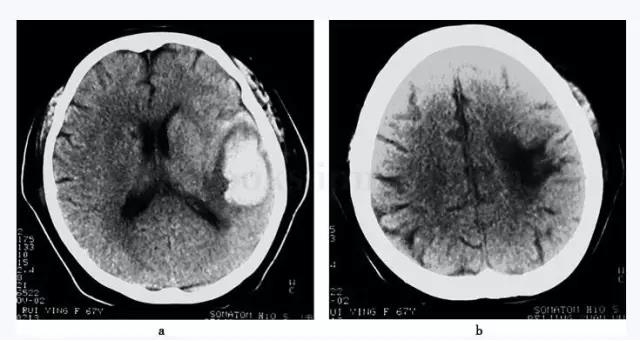
����ͼ8-4 BAEP(2006�\1�\10)�������ֻ��������ظ��Բ����DZ�����ӳ�����/����>0.5;�Ҳ�δ����������Cant�ּ����ּ�Ϊ��
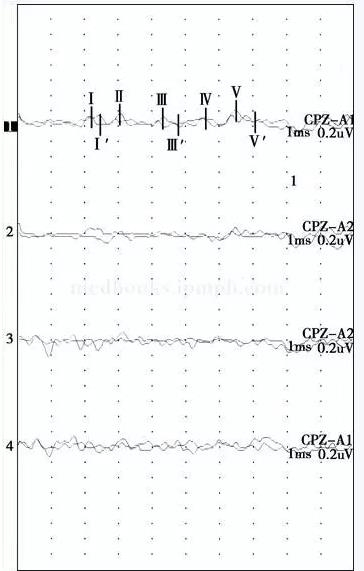
����ͼ8-5 SEP(2006�\1�\10)˫��N9��N13�ֻ����ã��ظ��Ժã�����DZ���ڼ�����DZ������������Χ�����N20��ʧ;�Ҳ�N20�ֻ����ã������ͣ�N13�\N20����DZ�����ӳ�����Cant�ּ����ּ�Ϊ��
����ͼ8-6 ͷMRI(2006�\01�\07)˫��������ǻ϶���Թ���������Ҷ�Թ���������(a��b)
�������������ص������
����(һ)�����ص�
����1�q����Ů�ԣ��Ǽ����������Լ��ء�
����2�q��Ҫ֢״Ϊ������˫�����Ҳ����ӣ�ͷ���Ҳ�Ťת�������֫��鶯������δ�ܼ�ʱ�������ƣ����չΪ������״̬�������������֢40�꣬���ڷ�������ҩ����Ѫѹ30�꣬���ڷ���ѹҩ���Թ���5�꣬δ�������Ժ���֢���Գ�Ѫ3�꣬�����Ҳ�֫��ƫ̱��
����3�q��Ժʱ��Ҫ����˫�θɡ�ʪ����;��ʶ�ʻ�˯״̬����ʹ�̼������֫��ɶ�����֫�췴����ͺ��Ҳಡ�������ԡ���Ժ��2�����������ߣ���ʶ�ϰ����أ�����ʹ�̼���Ӧ�������ʳ���״̬��ת����֢�������ǿ��������ơ�
����4�q���η�����ͷMRI��ʾ˫��������ǻ϶���Թ���������Ҷ�Թ��������
����(��)��������
����1�q�����
�������߷���ʱ˫�����Ҳ����ӡ�ͷ����ת�������֫��鶯(�����Է���)����ʾ�Ҵ�������ڴ̼��Բ��䡣�Ҳ�������֫��̱���Ͳ��������ԣ���ʾ��Ƥ�ʼ��������ۡ���ʶ�ϰ��ķ�����չ����������棬��ʾ�쳣�ŵ絼�µĴ�����㷺���ƻ��Ը���״����ϵͳ���ơ�Ӱ��ѧ���֤ʵΪ˫�������Ժ����Ҷ�¾ɲ��
����2�q���Է���
�������������������������˫���������ӡ�ͷ����ת����֫��鶯�������з����ԡ������ԺͿ̰����ص㣬�ʷ��������ϣ�������������Ѫ�ܲ�ʷ���ʿ���Ϊ֢״����������������Ƶ����ͬʱ����������ʶ�������ѣ�����һ�����Ϊ������״̬��Ӱ��ѧ�����ʾ˫�������¾ɲ����Լ�����ǰ��ȷ�������в�ʷ����ʾ���к�ٷ��������ܡ�
������������ϰ
����(һ)�����в�����X��
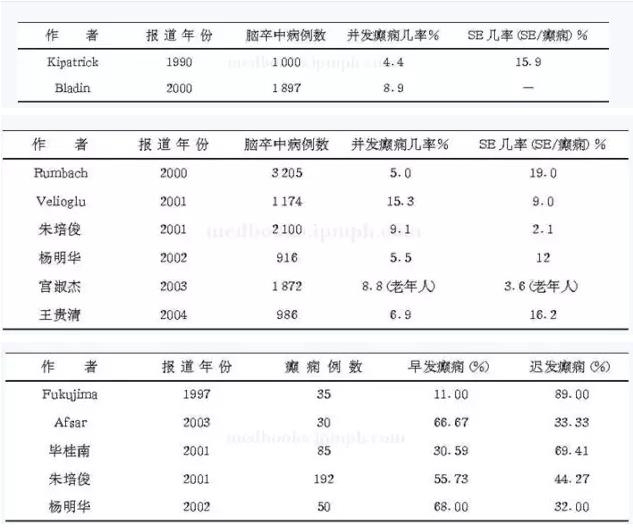
���������в�������Ϊ��������ʱ����Ϊ������״̬(status epilepticus��SE)��1864��Hghlings���ȶ���Ѫ˨�γɻ��߲����������˱��棬�̶����Ʊ��������ࡣ���䷢�����ʸ��ұ���������ͬ(��8-2)�����������о�֤ʵ��ͬ���������в������ļ��ʲ�ͬ��Kipatrick�Ը������������л��߽����˷�������Ҷ��㷺�Գ�Ѫ�������Ϊ15.4%(SE��4.5%)������Ĥ��ǻ��ѪΪ8.5%(SEΪ3.3%)��Ƥ�㹣��6.5%(SEΪ1.3%)�����������ȱѪ����3.7%(SEΪ1.8%)��Bladin��ǰհ�Զ������о�����Ѫ�����в������ļ���Ϊ10.6%(28/265��)��ȱѪ�����еļ���Ϊ8.6%(140/1632��)�����ڱ��治ͬ�������в������ļ��ʷֱ�Ϊ������Ĥ��ǻ��Ѫ18.63%��27.3%���Գ�Ѫ4.83%��11%���Թ���6.31%��15.7%��
������8-2 �����������������X��
���������������������з��������ӣ���������SE�Ļ����������ӣ����������仼�߸�Ϊͻ����2001��Waterhouse�ȱ���������SE������Ϊ86/10��������ͨ��Ⱥ��2�������������˿ڵ�������SE�������ӣ�����Ϊ�ٴ�ҽʦ�빫��������Ա���ٵ���Ҫ���⡣
����(��)�������������
���������в�������Ϊ�緢�Ժͳٷ����������ͣ��緢�����(���з���2����)����������йأ��磺�ٲ�����ڽ�����֯ȱѪȱ������ϸ��Ĥ�ȶ��Ըı䣬���ֹ��ȳ�����;�ڲ���ֱ�Ӵ̼��ֲ���Ԫ;����ˮ����ѹ����Ӱ����Ԫ���������;��Ӧ����Ӧʹ������ؼ���ˮƽ�����ı�;��ˮ������ʺ����ʧ���������Էŵ硣�ٷ������(����2�ܺ�)��Ҫ�룺�ٲ���������������֯�������������з��һ�е�Դ̼�;����ϸ������;�������к�����������ϸ����������֮�Խ���ϸ����������֮����ѭ�����ҵ��µ�ϸ��������л����Ľߣ��ر��������Ǵ�л�ϰ����緢��������������;���˷����������࣬N�\���\D�\�춬����(NMDA)�ͷ�NMDA������������ͨ����������Ӵ��������Լ���Ԫ���ٺͷ�Ӧ�Խ���ϸ�������dzٷ������ķ������ơ�
����(��)�����в������ʱ��
���������к��緢�����ٷ�����ʱ��綨�������飬����Kipatrick��Fukujima��Ϊ2��Ϊ�ˣ�����������Velioglu��Labovitz��Ferro��ѧ�����7����ã���Ϊ7��֮�������SE�������м����ڵ�����֮һ��Ŀǰ�������в����緢�����ٷ����Ĺ�ϵ�в�������緢��ﲢ��Ԥʾһ���гٷ���Kilpatrick�ȷֱ��31�������а��緢����벻���緢������黼�߽�����ù۲죬�����緢��ﻼ����Լ1/3���ֳٷ����;���緢��ﻼ�߽�1/10���ֳٷ�������ȽϾ�������ͳ��ѧ���졣���������а��緢���Ķ࣬���dzٷ����Ķ࣬�����ֲ�ͬ�Ľ��(��8-3)��2001������ĵ��鱨���Ϊ�꾡�����������ҽԺ��8�����ε�2100�������л��ߡ�����192�����߲����������к�������12��(6.25%)�����к�1��������71��(36.98%)��2��������24��(12.5%)��3��������17��(8.85%)��4��������3��(1.56%)��1��2����������32��(16.67%)��2��3����������28��(14.58%)��3��6����������4��(2.08%)�����к���֢�������Ľ�1��(0.52%)�������2��Ϊ�磬�緢�����(55.73%)�Զ��ڳٷ��������ܹ������緢�����ٷ�������������ͬ���������Ŀ����������һ�µģ������Ƿ���ҪԤ������ҩ�ݲ���ȷ����
������8-3 �������������в�������ʱ��
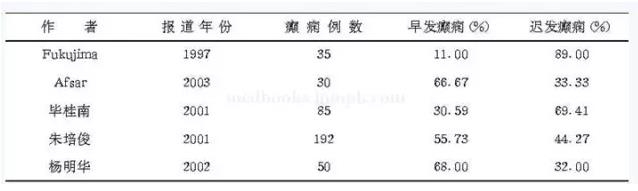
����(��)��������������
���������в���������������в����Է���(partial seizure)��ȫ���Է���(generalized seizure)�����߾��ɱ���Ϊ������״̬(status epilepticus��SE)�������в���SE�ַ�Ϊ������SE(convulsive SE��CSE)�ͷǾ�����SE(nonconvulsive SE��NCSE)��ǰ�߲����ʺ��²��ʾ��ܸߡ�
����1997��Fukujima���о����������в���������������ȫ�������������������ں����Ƽ����ĵ�������֮һ�¡������������顢��������������ʾ�����в���ȫ��������������������о���ʾ���߲������(��8-4)��2002����������������ͽ����˸��꾡�ķ�����50�������к���ﻼ�ߣ�2��������34�������У�ȫ��ǿֱ-���η���22���������Է���6��������״̬6��;���ܺ�������16��������ȫ��ǿֱ-���η���4���������Է���12�����Ӷ���ʾ�������緢������У�ȫ��ǿֱ-���η������Զ��ڲ����Է���;���ٷ������պ��෴�������Է�������ȫ��ǿֱ-���η��������߱ȽϾ��������Բ��졣2003��Afsar�ȷ��������а��緢��ﻼ���зǾ�����SE�Ͼ�����SE������������а�Ǿ�����SE���������ӳ����⣬�Ӷ���Ϊ�ٴ��ϼ��������⡣
������8-4 �����������������������
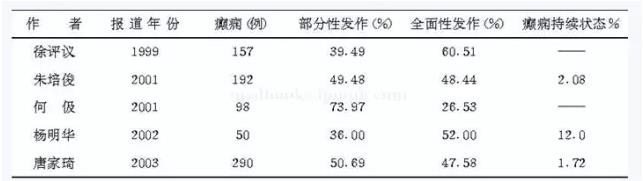
����(��)�����в�����ﲡ�λ
�����������ױ����������в�������벡�λ��ϵ��ȷ��2000��Bladin��ǰհ���о�֤ʵ������ȱѪ�����л��dz�Ѫ�����У�ֻҪ����λ��Ƥ�����Σ������2001��Labovitz����904���緢������о����֣���Թ���0.6%(2/356)����Ҷ����5.9%(20/341);��Գ�Ѫ4.0%(4/101)����Ҷ��Ѫ14.3%(7/49)���Ӷ���ʾ��Ҷ�����������������2001��������������в������IJ���λ��Ƥ�ʵ�ռ61.98%��Ƥ���µ�38.02%;�����ۼ�һ����Ҷ��39.86%���ۼ�һ��������Ҷռ60.14%���ɴ���ʾ�����а������IJ����λ��Ƥ�ʣ��ر��Dz����ۼ�2����Ҷʱ����ѧ����Ϊ�������˲��仼�����ķ����ʽϵͣ�����˲��䲻������������С�Ժ��Ըɲ���ż��������
����(��)�����в������Σ������
���������к�����Σ���벡�����ʺͲ�λ�йء���Ѫ�������з�������Σ�մ���ȱѪ�������С���Ѫ�������е�����Ĥ��ǻ��Ѫ�����������Գ�Ѫ;ȱѪ�������е���˨��������������Ѫ˨�γɡ����䲿λ�����������ʸ���Ҫ������Ƥ�ʲ������۳�Ѫ����ȱѪ���ȴ�������䷢������Σ���Դ����о���ʾ���ڶ���ϵͳ�����Լ����������Ķ���Σ�����ء�2001��Labovitz�ȱ�����ʾ�����λ���������������緢����Σ�����أ���������Ѫѹ�����̡����ơ����䡢�Ա��Լ����岻�Ǿ��������ء�2003��cheung��һ���й��������к����Ļع����о����������������������ԡ�����65�ꡢǰѭ��������Ƥ���ʹ���������������Σ�����أ��������������ֻ�����Ժ�Ƥ����Ϊ����Σ�����ء�
����(��)�����в���SE��ϵͳ��Ӱ��
���������в���SEʱ������ϵͳ������������������������Ը������������ۣ�����Һ�������Һ����������������ң�������Ѫ���������ܺ�����ϸ���������𣬶����ٹ���˥�ߡ���һ���̵ľ�������ǣ��ٴ����˷��������ͷźƳ��أ���Ԫ���𡣵���Ԫ�����ɳ������ȷŵ����𣬻��Ǵ�л��������������ʮ�����;��ȫ��������������������Խ������˷ܣ���������(�ɴ�40��42��);�ۺ������ƣ�������̼��ѹ����(������ѹ����)��������������ж�;�������������������������ĺ������㣬���������ͷţ����´�л�����ж�;�ܳ������ҵļ����������������ܽ⣬����K+�ͳ���Ѫ������;�ݶ���Ӱ������ʴ����ͷţ�Ѫ�����ߡ�����SE�Ľ�չ��Ѫ�ж���Ӱ����������٣�Ѫ���½�;��Ѫ������Ӱ�ˮƽ���ߣ���ѭ��ѹ��Ѹ��������ѪҺ�Ӹ���������ѭ��ת�Ƶ��������ķ�ѭ������ëϸѪ��ѹ��������ͨ�����ߣ�ѪҺ©�����ǻ��������Դ�Է�ˮ����;���������ܴ̼�����Һ���������������࣬���������뵼�������Է���;���ļ�����ȱ��״̬����֮�����븱������ʧ�⣬��������ʧ��;�ἡ�ܽ�쵰�׳���15mg/Lʱ���������γɣ����������С����������С�ܻ����ͼ�����˥��;��ȫ�����Է�Ӧ����֯����л�ϰ������ɻ���Ӧ�Ӿ磬����ι���˥�ߡ�
����(��)�����е������Ե�ͼ
����2000���۾������������в�����ﻼ��EEG�ı��Ծֲ��Ȳ�Ϊ�������Գ�Ѫ�����Ծֲ��IJ�Ϊ�����������ͳ��ѧ���塣ͨ�����м����ڲ��������Ե�ͼ�ı�Ϊ�ձ��Ի����������Լ������ŵ磬���ָ�����Ϊ�����ŵ硣2001��Ϲ��ϱ�������ϱ����������к����ڷ��������Ե�ͼ�Ԧ��������������ͽϴ�Ĵ��ڦ�������������;�����������ھ����Ը߲��������ɺ߲������š��ٷ������ɼ�����������Գơ��������ʲ��������Ը߲���������(�Ȳ�Ϊ��)��߲������š�2003�����ݾ걨���Գ�Ѫ���Թ�����EEG�쳣��Ϊ89.4%�����ֲ����������Էŵ磬�����������Էŵ���ֽ��١�������������Ե������Էŵ磬��ʾ���ڿ����γ�������ﲡ��������к�������Σ�����ء�
����(��)��������������
���������к���ﻼ�߾����������ͨ�������ҩ����ơ����м����ڹ����Ƿ������������ƴ������顣������Ϊ�������ҩ���ƣ�Ҳ������Ϊ���ڷ�ҩ�Կ�������������������м����ڵ����������أ�����Ѫ�ܾ��Ρ���ѹ���ߵ��ѻ�������������ѧ����Ϊ�����к��緢����ﻼ�����Ų���ĺ�ת������ֹͣ�������ҩ����2�ܺ�Ӧ��ͣҩ���ٷ�����ﻼ���볤�ڷ��ÿ����ҩ������������ҩ�������ҩ���ѡ�����������Ͷ������緢������ҩ�ڷ����ɣ�SE�����Ͼ�����ҩ��һ�������ƣ���Ϊ��ҩ���ơ�2004��������������껼���緢��������ƾ��飬����������Ƽ�Ч���Ե�ͼ���3���������꣬���ٷ�������ͣҩ��EEG��ʾ���Է��ŵľ���߷������������Ե��������ŵ�ʱ�����ܳ��ֳٷ�������Ӧ������ҩ���ơ�
����(ʮ)�����в������Ԥ��
��������������к�������Ƶõ�����Ԥ�����á�SE�����粻�ܼ�ʱ��ֹ�������������ӣ����ų鴤����ʱ����ӳ��������˺Ͳ���֢���࣬����ˮ�ס�����֯ȱѪȱ����ˮ��������ƽ�����ҡ��̷���Ⱦ�Լ����ܼ��ˡ����о�������������20���ӣ�����Ƥ������ѹ���ͣ���ϸ��������;��������1Сʱ����ϸ�����ֲ�����ת����������;����״̬����13Сʱ������������Ҳ��ѧ���������״̬Ӧ��1.5Сʱ�ڵõ����ƣ����߿ɻ����ȫ�ָ�;������ʳ���10Сʱ�ſ��ƣ������������ˡ����Ƕ�SE����ʶ�Ѿ����˺ܴ����ߣ�SE�IJ����ʴ�50%�½���12%���������ˮƽ������ߣ������ʺ��²��ʽ���һ���½���
�����ġ�Σ�����ѵ����
����1�q������Ժǰ12�������·�������(�¾ɲ���)������Ƶ�������������Ϊ�����к�ٷ�������Ȼ����ķ������dz�����(����������ʶ����)��������ʱ���ӳ�̫�ã����շ�չΪ������״̬��
����2�q���߶Կ����ҩ�ﷴӦ���ѡ�����ҩ���Ԥ��ʩ�ӳ��⣬�������ڷ��ÿ�����ҩ��(���ƾ������֢)����ҩ����ǿ�ǿ�������Ʋ��������һԭ��ת��N�\ICU����һ�����������ҩ���Լ���ѹ������Ⱦ�����¡�����ˮ��������ƽ����ۺ����ƺ�鴤ֹͣ���ɴ���ʾ�����������������״̬�Ŀ��Ƴ��˵����ÿ����ҩ���⣬����ע���ȶ��ڻ����������������쳣�ŵ��Σ�����ء�
����3�q���߳鴤���ƺ����ͼ���ע�俹���ҩ��ͣ�ã�����ʶ�ϰ��ڽϳ�һ��ʱ��(17��)�����ơ�������ʶ�ϰ�Ϊ��ʱ�ԵĻ��������Եģ������ж��������������������Թ������������Ե�ͼ��ʾ����Ƥ���Դ���ҩ������״̬������շ���λ��ʾ����(���)Ƥ�㹦���ϰ�(�Ҳ����ų��¾����Թ���Ӱ��)��������ʶ�ϰ���Ƶ�������ʹ���������ҩ���йء�������֧�����ƺ��������ѡ�
������Դ����Σ�����������о���
�������ߣ���ӢӢ
����ҳ�룺81-90
�������棺�������������� |
