������������������������ҿ��ܻ�û������ӡ�������֮��������Ϥ�������������Ȼ��ȫ��Χ�ڽ����ڰ����ϵĵ�������ɥʧ����Ҫ������С��ʹ����һ���˽�һ������ۣ�����һ������۵�ǰ����������δ����
����ǰ��
��������ۣ�Ӣ������Ϊ��glaucoma��Դ��ϣ���glaukos������˼Ϊ���������������ҡ������ڹ�Ԫǰ400ǰ�ġ�ϣ�����������ԡ��оͱ��ἰ���ҹ����غ�ʱ�ڵġ���ũ���ݾ����о�����ä�۲��ļ��أ�����ν��ä�۲�����������һЩ�۵������ڣ�ֱ��Ԫ��ʱ�ڲŽ�����ä���϶������������ִ�ҽѧ���ݻ�������ʧ������������(����۲���չ�����ڼ�������Ϊ������Ĥˮ�ס�����ʵ���ɫ����������ɫ����ͼ1��ͼ2)����glaucoma����Ϊ������ۡ���
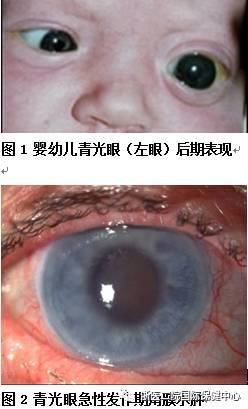
��������
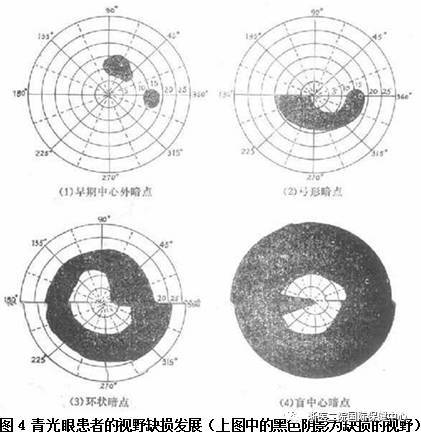
�������Ŷ�������о���ʶ�IJ������룬�ڵ���������۵��ں����ϵطḻ��һЩ�鼮������������ŷ��½�ģ�������������ѹ��(����ѹ)���߹�ͬ�ص��һ�鼲������Ϊ�����;����Ҫ����Ӣ����ҵ������У�ֻ�ǽ������������˺��ӹ��������༲������Ϊ����ۡ��������ޣ�����۵Ķ�����������ķ���֮�⣬�������˾����۲����������ܷ�����ѹ���ߵ��ٴ�ǰ�ڱս�������ۡ���ˣ�Ŀǰ���ڵ�����۶���Ϊ��һ����в���������Ӿ����ܣ���Ҫ�벡������ѹ�����йص��ٴ�֢��Ⱥ���۲���Ҳ����˵�����ѹ��������������֯������������Ĥ�����ܳ��ܵij̶ȣ����������ڸ���֯�������������ܴ���������͵ĵ�ͻ����������ͷ�İ�����ή��(ͼ3)����Ұ����������С(ͼ4)���粻��ȡ��Ч�����ƣ���Ұ����ȫ��ɥʧ����ֹʧ����������ʧ������Ŀǰ��ҽѧ����ˮƽ��˵������ת�ͻظ��ġ�
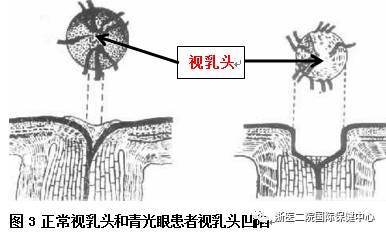
����ҽѧ��չ�����й�����۵ķ���ԭ��ͷ�����������һ���ա����ǣ�������Ԥ�������ڷ����Ա���õؿ��Ƽ�����չ�������ǻ����кܶ�������ġ���������Ҫ�ı��Ƕ������ۿƼ��ͼ����ѹ�����������Щ���и߶Ƚ��ӡ�������ۼ���ʷ������������ʷ���߳��ڷ�����Ƥ�ʼ�����ҩ���Σ�����ص���Ⱥ����Ϊ��Ҫ����ҽ��Ժ�����������ı������Ƶ��������ײͣ�����Ȥ��С����ǿ�������Ժ��ѯ��
������������۵����Ʒ�������ҩ������������ࡣһ�����ҩ����ƵĽ�������ʹ��ҩ�ҩ����Ʋ���ʱ�ſ��������������壬Ŀǰ���������Ʒ��������α����α������ԣ�С����Ϊ��Ԥ�������ڷ��ֲ��ǹؼ�!
�����
����δ�����ض���Զ������۵IJ��������Ʋ�����Ȼ�������ء����������ĺ���������Ҫ���������������ķ����ͷ�չ���й������������Ĥ�����IJ��������Լ���������ѧ���о��Ѿ���Ϊ���룬���Ǿ�������Щ���ص���������۵ķ���?������Щ���ش�ʹ������ۼ����ķ�չ?�ٴ�ҽѧ���ǡ���Ľ��и�Ԥ����ֹ����۵ķ�����������ת�������Ѿ����˵��ӹ���?��Щ����Ľ��������輸���ٴ��Ϳ��й����ߵ����ڸ�����
��������ֵ�����ҵ��ǣ������������Ѿ�����һ������ʶ��Ҳ�Ѿ������˺ܶ���Ƽ�����չ�ķ��������ţ��ڲ��õĽ�������ͬ������һ�㣬����۽������Dz�����ת����ä�۲�!
����So������۵�����������get������?
�������壺��ҽ��Ժ���ʱ������� |
