�������ߣ�ţ���� ����Ӣ �º���
�������ߵ�λ���ӱ�ʡ����������ҽԺ�ۿ�
�������������ϡ�
���������У�30�ꡣ��˫�۽���13�꣬Ϊ�������������
��������13��ǰ�ڵ���ҽԺ��Ϊ�����ӡ��������侵���ơ�ȫ�����δ���쳣��
�����۲���飺
��������������0.06(-7.50D - 1.00D x70=0.8)������0.04(-7.00D - 1.25D x85=0.6)��˫��ǰ����������ѹ������
�����۵ף��������̱߽��������ӱ������ԣ�����Ĥ���ܱ߲���Ĥδ���쳣����������ԼΪ����������С���߽���������·��ɼ�Լ1/3PD���ݣ����ɼ����Ѫ��(ͼ1)���������ư��������������Ĥ��Һ�����롣�ư������İ����ⲻ���ԡ�
�����۵�Ѫ��ӫ����Ӱ�����۵�ӫ����Ӱδ���쳣;���۶���������С�����ʵ�ӫ�⣬����������2����8��λ��Եӫ����Ⱦ���ԣ���������ӫ����ǿ��С����ӫ���ӯ����δ���쳣��
������ɹ�ϲ�ɨ��(Optical coherence tomography��OCT)���ʾ���������̳�����������λ������ά���Ⱦ��䱡���������ư���ӱ������Ĥ����Ƥ�����ѣ��ۼ��ư���(ͼ2��3)�����¿ɼ���ά���ӡ�
����B�����������̴��ɼ�С���ݣ���δ�������쳣��
����
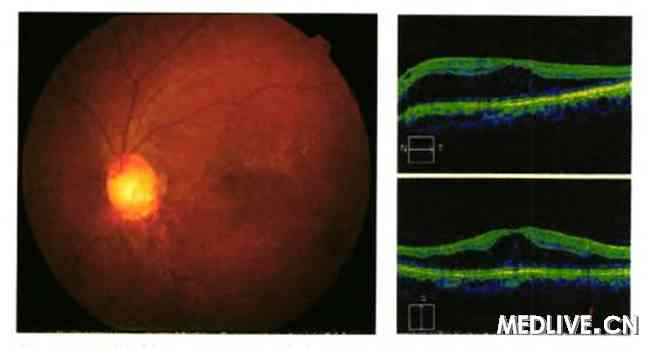
����ͼ1�����۲�ɫ�۵���������·����Ұ�С������Ѫ�ܺ�硣
����ͼ2���ư�������Ĥ����OCT����
����
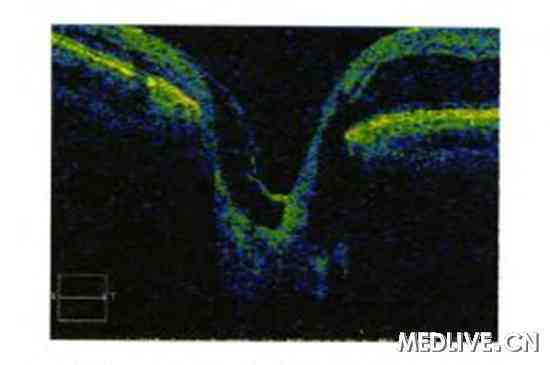
����ͼ3������С������������ͨ
�������߸�ĸ�ǽ���飬���������Ʋ�ʷ���ߡ�
������ϣ���������������С���ϲ��ư�������Ĥ���ѡ��ݹ۲졣
���������ۡ�
��������������С����һ���ټ������������̷����쳣��������ԼΪ���֮һ��1882��Wiethe���״�����������������������Ŀǰ��δ�ж��ۣ�һ����Ϊ������ԭʼ����ϸ���쳣�ֻ��������ѱպϲ������¡����ױ����������䳣����20~40��֮�䣬Ҳ�ɼ��ڶ�ͯ��
����Լ��25%~70%�Ļ��߷����ư߲���Һ�����룬�������������½�������������Ρ����������������������ߣ��ʲ�ʷ2��ǰżȻ���ָû�����������Ʋʱ����Ĥ�����γɣ�Һ���ѽ�������Ĥ��ǻ���¡�
��������Ĥ����Һ����ԴĿǰ�����ֿ���(����С����������)��Һ�������塢��������Ĥ��ǻ���Լ�Һ��С�����ײ���Ѫ����©����������FFA�����ʾ���������ڽ�Һ��������δ����ӫ�⣬˵��Һ���Ѫ����©Һ�����м����δ����������Χ������ȷ�IJ�����������Һ��ǻ϶��δ����Ĥ�ѿ����ͨ�����ʲ�֧��Һ������Һ�������塣����OCT��ʾ����С����ư�������Ĥ����Ƥ�������ǻֱ����ͨ������ƶ�Һ�������Լ�Һ�����Դ�
�����۵�������������С��Ϊ�Ұ��ɫ�İ��ݣ��ɷ�����ȫ��ԭʼ����Ĥ��ɣ�С�����������Ķ�����������ά��֯�����������������С���۵�Ѫ����Ӱ(FFA)����Ϊ(����С���������)���������̰��ݳ���ӫ�⣬������Ե�ɼ�ӫ����©���������̰��ݳ�ǿӫ�⣬������״�������ɼ�ӫ����档��ɹ�ϲ�ɨ��(OCT)ʾ������Ĥ���������Ĥ���ѡ�����FFA�����в�ʮ�ֵ��ͣ��������̱�Եӫ����©��������ǿ��С�������Գʵ�ӫ�⣬����ӫ���ӯ��0CT���ֽ�Ϊ���ͣ��ɼ�������Ĥ���ѣ��ۼ��ư�������������Ӱ���С���ɼ�����Ƥ�㹦����δ�������𣬿�����ư߲���Ĥ����߶Ƚϵ͡�����Ƥ����δ�����йء�
��������������С���ϲ��ư߲�����Ĥ��Һ������Ŀǰ��δ��ȷ�е����Ʒ���������ԭ���Ƿ��������в��������ͳ�ķ�������ֹҺ���С����������Ĥ������˫�۰����Դ���Ϣ���ڷ�Ƥ����̴�����������������������������ʼ�ѹ������״��ƽ̹���������и�������/����Һ�������ư߲����ѹ���Ͻ�״��ƽ̹���������и����ȡ�Ŀǰ�ȽϹ��ϵ��Dz������������������C3F8�����������Sandali�Ȼع���26��侭�����������С��ڽ�Ĥ���롢���������������Ƶ�20������С�����ߣ������������ƶ�����Ĥ���ܺ���̬�кܴ��������Polunina����Ϊ����¡������Ĥ��λ������Ĥ���������˴��ཹ������Ĥ��ͼ(mERG)���Ҳ֧����һ���ۡ�
����������������������֢״���ݹ۲졣δ�����ƣ������������Ĥ����Ƥ������ѵ�����Ƥ��������������İ��γ����ư��ѿף�����ǻ�ڵ�Һ�������ư��ѿ������γ��������Ĥ���룬������ԭ������Ƥ�����϶������ʧ��������Ϊͨ������Ļư�������Ĥ���뵼�����������½������֢��������������߶�����ã���Ҫʱ�ɿ�������ͷ��Ե���⣬����ֹ����Ľ�һ����չ�� |
