����Ѱ����õ�С���г���
������Ϊ������˹������Ľ����С���г����IJ���֢��������ѹ�������˹�����©�������ס��濹��ά��ҩ����˿��ù��C(MMC)��ʹ�ã���Щ����֢�ķ��������ӡ������û�п���ά��ҩ���������γ��۶���������ʧ�ܡ���ˣ�һ����������ȼ����ۻ��������Ӳ���֢�ĸ����������ܻ�ӭ���������о��ľ�������һ��ҩ��-ֲ��ʽ��ԭ�����ʡ���������ڡ�Clin Experiment Ophthalmol 2012 Dec 25����
����������
����Narayanaswamy ����ͬ�½�����һ��ǰհ�ԡ�����������о����Ƚ�С���г���������Ologen��ԭ������ֲ������MMC��1������A��33ֻ�ۣ�����Ologenֲ�룬������33ֻ�۽���MMC��
�������л��߾�21�����ϣ����Ϊԭ���Կ���������ۻ�ԭ���Աս�������ۣ�������ѹδ�õ���Ч���ơ����л�������ҩ�������ʧ�ܣ��������Եİ����ϡ�����ʱ������һϵ�м�����BCVA����϶�ơ�����3����ѹ��⡢ǰ���Ǿ���ɢͫ�۵�顣����ǰ�����˿�ѧ�������������ϡ�BCVA�����̱ȡ���Ұָ�������졣
������Ԥ��
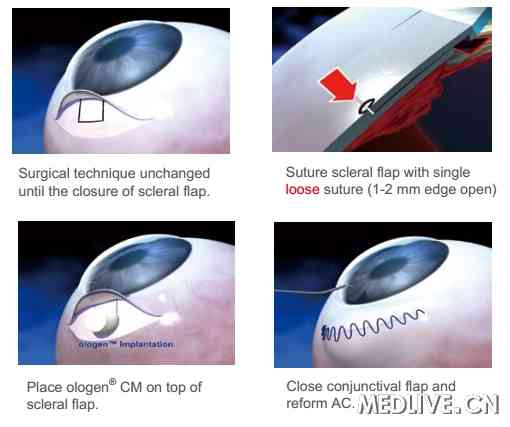
������������������Ϊ���Ľ�Ĥ���4x4mm�ľ��ι�Ĥ�ꡣ�ֱ����Ologen��MMC����ͨ��������Ĥ�п��а����ϳ����黯�������Ҵ��������˹����塣
������Ҫ����ָ��Ϊ12����ʱ����ѹ�仯����Ҫ�յ����������������Ƽ������¼���
������Բ���ɹ�������Ϊ��IOP<18mmHg��1�������轵��ѹҩ�����ơ�
������Ԥ��ϸ���Ϊ��IOP<18mmHg����Ҫ����ѹҩ�����ƻ���̷��롣
������ʧ�ܡ�����Ϊ�������������IOP>18mmHg������Ҫ�ظ�������
�������֣�
����Ologen��1��ʱ��Ȼ���ƽ����ѹ����2.9mmHg(P=0.003)��MMC�齵��6.9mmHg(P<0.001)��
������ǰʹ�������ҩ���ƽ��������MMC�����Ologen��(2.0��0.8 vs 1.55��0.7�� P=0.02)����ǰ����ƽ����ѹΪ��MMC��21.5��6.5mmHg��Ologen��18.4��4.6mmHg (P=0.05)���������������غ�2�����ѹ���ͳ̶�����������(P=0.16)��
����Ologen���У�48.5%�ﵽ��Բ���ɹ�����MMC����66.7%(P=0.2);���ϸ�Ԥ��Ϊ9.0% vs 18.1%(P=0.4);��ʧ�ܡ�Ϊ9.09% vs 12.1% (P=0.99)�����黼�߾�δ�ظ����������������
����
�����ӵ㣺
����С���г����Ƿdz���Ҫ�����������������ʹ�ɾ���ḻ��ҽʦ������������Ԥ��Ҳ����Ԥ�⡣�ɹ����˹�������Ҫƽ���пڵ����ϳ̶ȡ����ſ���лҩ����5-������ऺ�˿��ù��C��ʹ�ã��˹����ۼ��٣����������ѹ���˹�����©�������ķ�����ȴ�����ӡ���ˣ��κ�������������ȫ�Բ�ά�ֽ���ѹЧ�����ֶζ����м�ֵ��
����Ologen��һ�ֿ����オ���ֲ��ʽ��ԭ������֧�ܣ�Ŀ���Ǵٽ���������������֯��������������֯���γɣ�������Ҫ����лҩ��IJ��롣�ݳ��̵Ľ��ܣ������ó���άϸ���ھ����������������ۺʹ��������������Ͽ��Դ��������ĵ��������˹��ݡ����⣬���ֲ������ж����ˮ�ռ䣬�γɻ�������������˹������������������ѹ��
����Ologenֲ���۽�Ĥ�ͽ�Ĥ���£������߳��۱������ܻ����˹��ݵ���̬��������������ѡ���ˣ���ҪһЩ������ʶ�����Ƿ�������ڽ�һ���ij������ɽ������̷��롣�����о����������ɽ���ߵ�Ƶ��û�в��죬��Ologen��������Ҫ�������̷�������5-�������(39% vs 6% �Ա�MMC��)��
����Ologen�ȿ���лҩ�ﰺ����ijЩ����������ơ�������MMC�ᵼ�»��Σ��������������ڻ��ߣ�Ҳ�������������ҽ����������Աʹ�á����⣬һЩ�߶Ƚ��ӡ���Ĥ���Ļ��ߣ����ڵ���ѹ�ķ��սϸߣ������ֲ������ܸ���ȫ������Щ������DZ�ڵĹ�Ĥ�ܽ���գ�ʹ��MMC�dz�Σ�գ���Ȼ���ʺ�������ֲ���
���������о��Ķ�����Ҫ��������Ⱥ�����Ҫ�㷺ʹ�ã�����Ҫ���������о�Ⱥ�塣�ڴ�֮ǰ��ʹ�ÿ���лҩ����Ȼ�ǽ�����������ض���ȺӦ�����ǵ�Ologen�� |
