
�������������ϡ�
�������ߣ������У�50�ꡣ���и��Ƭ���ѷ������������½�����ʹ12h������Ժת����Ժ�ۿơ�
�����ֲ�ʷ��12hǰ������·��ʩ��ʱ���и��Ƭ���ѣ�������ۿ��������ڣ�����ʹ�������轵����Ժ�����ۿ���Ƥ�����˷�����ƺ�ת����Ժ��
������Ժ���:
������������:��ָ/��ǰ,��:0.6����ѹ:��,23mmHg,��,20mmHg(1mmHg=0.133kPa)��
��������������Ƥ���ѿ�Լ20mm,�ѷ��;��������Ĥ�������ѿ�,��Ĥ�¿ɼ�ϸС����������������������˶�����,��Ĥ�Գ�Ѫ����Ĥ����ǰ����dz,ͫ�״�С��̬�������ԹⷴӦ���ã���״������������������Ѫ���۵ư�������Ĥ�°���ɫ��Ѫ����·�������֧����״��Ѫ������δ�������쳣��
�������������ϲ����(computedtomography,CT)����ά�ؽ�:һƬ״����Ӱ�������ۿ����±�����ᴩ�����ۿ��ڲ�ڼ����ɸ������̬����,�ۻ���������ֱ������ֱ��������δ���쳣(ͼ1��2��3)��
����
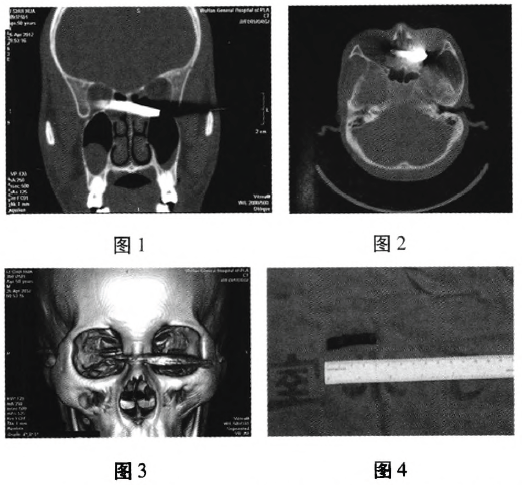
������Ժ���:�ۿ��������ˣ��ۿ�����,�������������Ѫ,�ư�������Ĥ���ˡ�
�������ƣ�
������������ᴩ�ۿ���ɸ����ϴ�,���϶��Ǻ�����Ժ�������������ժ������
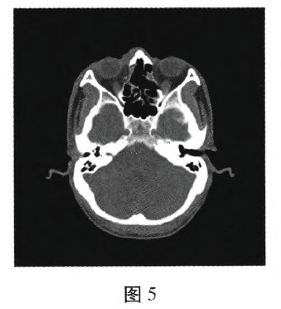
�����������̣�ȫ�����������Ǹ����Ҳ�Ƥ���п��������Ĥ,ע�Ᵽ������,ҧ��ǯȥ�������ۿ����±ڡ��Ҳಿ�ֱǸ����ǹǼ����ֱ��Ĥ����¶ɸ�����������˳�����������СԼ40mmx8mm(ͼ4)��3.5%˫��ˮ�����ԭҺ�Լ�������ˮ��ϴ���������۲��������������ǻ���ɴ���������ֲ��ϡ���������Ĥ��̽�죬��ֱ��������,���崴��ϣ�������迹���ؿ��ס�Ԥ�����˷������,���������Ĥ���˽�����Ӧ���ơ�����7d���ߡ����������������:0.1��������̬����,�����˶�����,����CT:�ۿ���ɸ���δ�����ܶ�Ӱ(ͼ5)��
����
���������ۡ�
�������ۿ��������������˲�ʷ�IJ���Ӧ�ó��滳���ۿ��Ƿ���Ƕ��������ر��ǿ��ɸ����������˵IJ��������������ٶȽϸߣ�������������������ˡ��������������������ۿ�����֮����ٷ��뾭�������ڣ������ۿ��ڲ�ڣ���ɸ����Բ��ۿ�,���۲����й��������������ѡ�����δ���ˣ������˶����쳣�������������������λ��λ�ڱDz൫�DZDz��Ĥ������Ƥ����Ѫ��������,��۽�����Ϊ��Ƥ������Ĥ���ˣ�������©�
��������Ӱ��ѧ��������ȷ�����λ�á����������ܶȺʹ�С��������Χ��֯������ķ�Ӧ��X��ƽƬ����ʵ�ã�����������������ַǽ�������������Է����л�������,��ľͷ��ֲ�������CTɨ�輰��ά�ؽ�����������ʾ���������״��λ�ü���С,Ϊȷ��������ʽ��·���ṩ����,����������ijߴ�С��0.5mm,�����Ƕ���ľ������IJ���CT���Բ��������ԵĽ��,�����Դ�������ܶȵ͡����С��Ӧ���дŹ������(magnetic resomance imaging,MRI)��ˡ�
����������ʽ�����ϻ��߲�ʷ������������������Լ�����Ӱ��ѧ�����������������ˡ�����ѧ����Ϊͨ����������֯�����ԵIJ��������������֢״�������IJ����������й۲�;ֲ���������Ⱦ���ء��ϲ��۲�����֢��������뼰ʱժ�������ܽ�������չ���ھ���ժ���ۿ������������С����Ѫ�١�����ʱ��̡���Ұ�������沿�����۵��ŵ㣬����������Ϊ���ھ�����Ӧ���ϸ�����Ӧ֤��ժ��·����ѡ��û���ϸ���ɣ�ԭ���DZ�����ժ������������ٴ�����۲����ˡ�������ͨ��CTɨ�輰��ά�ؽ�������7K����Ĵ�С��λ�ã��������ﳤ��40mm,��Լ8mm,������ɸ�����������ۿ�֮�䣬���澭�ۿ��ڲ��ժ�����Ʊ�����������ֱ�������������������ѵȣ���ɶ������ˡ��������϶��Ǻ������Ҳ�Dz��п�,Ϊ����ȡ�������ṩ����ռ䣬�����˶������ˣ��ɹ�ժ�����������������̬���ã������˶�����,���������Ӱ�죬����������֢����������Ч�����롣 |
