�������ߣ���С�� ������ ������ ������
�������ߵ�λ������ҽ�ƴ�ѧ����������ҽԺ�ۿ��������ۿ�����
������ʷ����飺
����������,28�ꡣ��2010��10��31�ղ���ˤ����˫���������ﲻ�������ڵ���ҽԺ������������ϡ�����2010��11��2��ת����Ժ,ȫ�������δ���쳣��
�����۲���飺����������������,��������ü������һ��Լ3cm����,�ѷ��,������ͻ��22 mm,����12 mm,�Ҹ������,�̶�����,˫�����Ĥ��Ѫ,ͫ�״�5 mm,�Թⷴ����ʧ��
��������CTʾ���Ҳ����ܱ���,���ڹ���,�Ҳ���������;���Ҳ��ۿ���,���ڹ��ۡ�
������Ժ���迹���ء�Ƥ�ʼ��ء���Ӫ��ҩ������,12 d����������������,����0.1,���߳��ַ�������,����������ŧ��,���п�����,����֣�ݱ����ظ��ױ���Ѫ��֬ƽ����Ϊ������,ŧҺ����24 �� 48 h��,���÷���÷�ﰣ��˾�ṩ��Vitek 2��ϸ��ȫ�Զ�������,�����Լ�ȫ�����÷���÷�ﰣ��˾�ṩ������Լ�,�������ʾ���������˾���
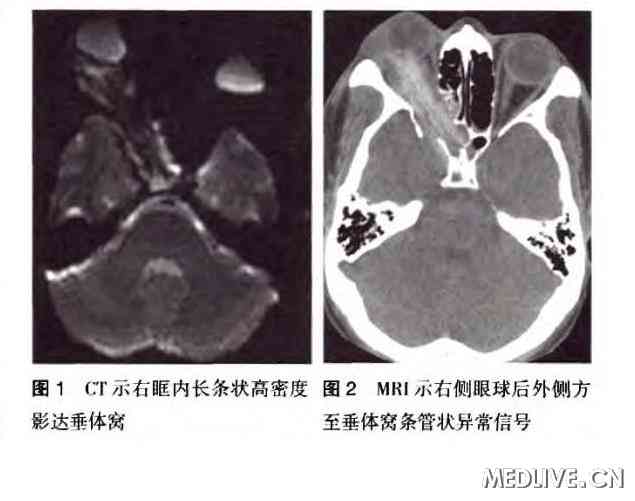
������ҩ�������迹����Ӧ�ã����ʻָ����������������Լ�ŧҺ��������2010��11��29�ո���CTʾ���ҿ��ڳ���״���ܶ�Ӱ�ﴹ����(ͼ1)�����ǡ��ҿ�����֯�ס����������Э�����Σ����ٴ������֯���п�������
����2010��12��7�ս�һ����MRI���ʾ���Ҳ���������������Ѷ����״�쳣�ź�Ӱ����Ⱦ(ͼ2)�������崴��������������ƣ������������Լ��ᣬ��������ͻ�������Ժ�ת���ҳ��֡���¶�Խ�Ĥ�ס����������ۿ���������ܣ�����������У�����ͻ�����ԣ���������ǿ��Ҫ���С�������ժ�����������û�������ͬ����2010��12��14���С�������ժ��+̽�����������м�������ժ�����������϶��һֲ������������СԼ9.0cm��1.0cm��0.7cm(ͼ3)���������Լ�Һ©����������迹���ص����ƣ�����1�ܣ��۲���飺��������ŧ�Է��������������Ĥ�˿����Ϻ�;��������0.25��
����
����

�������ۣ�
���������������5mmΪ���������8mmΪ�dz����������Ϊ�dz�������[1]����Ϊ��������������©��ԭ��(1)���˲�ʷ����ȷ�����˺����ڵ���ҽԺ���崴��ϣ�סԺ����ѯ�ʲ�ʷ��˵���������ϡ�(2)�������п�����������ͻ�������Ժ�ת������Ҳ���ǵ�����ֲ����������ڣ�����������λ�ý��Ӱ��ѧ��鲻����ȷ�п��������δ�����ڽ�һ����顣(3)���ڲ�ʷ������������Ұ��п��ǹ��ۣ�Ӱ��ѧ�����ڿ���ֲ�����������ʾ�ʽϵ�[2]����CT�ϣ�ֲ������������Ϊ���ܶ�Ӱ��������ʱ��ϳ�������֯Һ��ŧҺ���ݣ��ɳʽϸ��ܶ�Ӱ��ʹ������Χ����֯���δ������ȷ�ı��档
�������ԣ����������˻��ߣ���ϸ��ѯ�ʲ�ʷ����Ҫ��Ӧ���ۿ�Ӱ��ѧ֪ʶ�и�ȫ������գ����п��������������ʱӦ��������ֲ����������ܣ�Ӧ��ʱ�����п�̽�顣����ȷ��������ʱ�����аγ�����ʱҪ���䳤�᷽���ܹ��Ȱڶ���Ӧע���Ժ��۲�����֢�����Ŀ��ܡ������������ۿ���������������ʶ��ѣ��γ�����ʱδ���Լ�Һ©������δ�����ڸ�Ⱦ����������δ����Ӳ��Ĥ����������������ۿ��ڴ�44d֮�ã�����ɥʧ����Ӧ����Ϊѵ��
�����ο����ף�
����1.��ѧ��,������.���ھ�����2��[J].�ۿ��½�չ,2002,22(6)��392.
����2.�ź�,�ι���.�ۿ�ֲ�����������Ϻ�����[J].������ְҵ�۲���־,2002,24(1):36-38.
������Դ�����й�ʵ���ۿ���־��,2011,29(10): 1106. |
