�������ɻ���ѧҽԺ��ҽѧ���ĵ� Eric ���� 2016 �� 2 �� 11 ���� JAMA Ophthalmology ����һ�����Ը������˹���״���������ײ�����
��������Ϊ 1 ����������ȫ�� 80 ���긾Ů��4 ����ǰ�������۰���������������˳����������ѽ�������(BCVA)Ϊ 0.8������ǰ�������Ծ���������ģ���������أ�����ǰ����Ժ�ӰƮ������û����ʹ�������̼������ߣ����� BCVA Ϊ 0.4������ɼ������ KP��ǰ��������(+)����������ŧ��3 Ƭʽ���˹�����ǰ����������ɫ������(��ͼ A)��
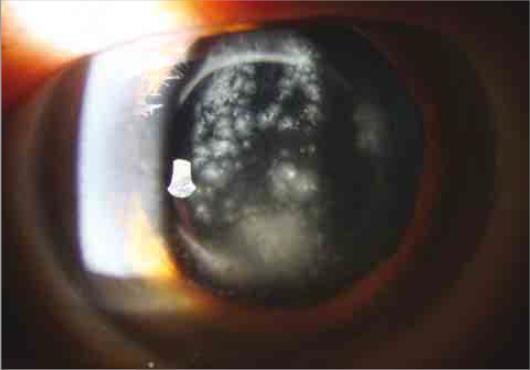
����ͼ A Ϊ��ǰ����϶�����ࣺ�ɼ���� KP��ǰ�������������ǰ����������ɫ��������˹�����
����ǰ�������帻��ϸ��(++~+++)���Ϸ�Ѫ�ܹ��ɼ�Լ 2 ���������������Ĥ����Ĥ�ۼ��ư�����IJ���Ĥ��(��ͼ B)���۲� B �������ʾ������������뼰�жȵIJ�������ǡ�����Ϊ�о����ۣ����۵ɼ����ƵIJ���Ĥ�����������쳣��
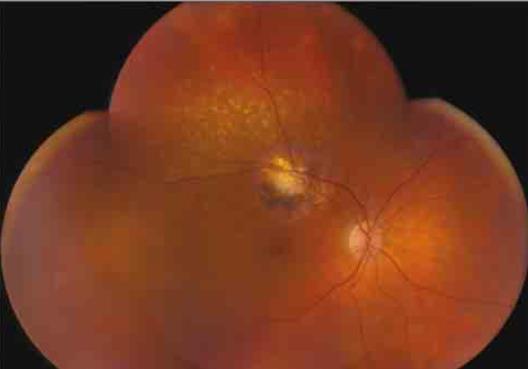
����ͼ B Ϊ�����۵����ࣺ�Ϸ�Ѫ�ܹ�Լ 2 ����������ķǻ������Ĥ����Ĥ�ۼ��ư���IJ���Ĥ�࣬δ���������Ĥ����Ĥ������
�����������۲�����ǻ���̣����������ԣ��в�����ǻע���������ù�ء�ͷ����ड��ֲ����ô��������ɡ�����ɳ�� 4 �� / �գ���ù����н����������������ڼ�ÿ 2 Сʱһ�Σ�4 ������� BCVA ������ 0.6������� 1 ����ʱ BCVA �Ա����мѣ�KP ��ʧ���۵��ͬǰ�������ټ���Ƶ�Ρ�Ȼ������� 2 ����ʱ������ǰ������������֢�ٴγ��֣���������Ȼư�ˮ�ס�
�����������?��һ����ѡ����ʲô?
����A �ٴξֲ�ʹ�ô��������� / ����ɳ�ǵ���Һ
����B �ٴβ������졢������ǻע�俹����
����C ������ǻ��� Tenon ��ע�������ε�
����D �������г������˹����塢��Ĥȥ��
������ϣ����Ը������˹�������������
������һ����D �������г������˹����塢��Ĥȥ��
����Ԥ��
�������Դ˻��߲������г������˹�����ȡ����������ǻע�����ù�أ����Բ�������������Ĥ���˹�������в���������ѧ��������֯ѧ�����в��ܹ�ȷ���쳣���������������²�³�� 7H10 ��֬�����������֦�˾���ҩ����������ʾ�˲�����ϸ�������ڼ��������Ե�ͷ��ù�ء����ù�ض���ҩ��
�����������г����˹����塢��Ĥȥ�����������һֱƽ����������֢������������ BCVA �ָ������ߣ����ƻ���ǰ���˹�����ֲ�롣
��������
�������ַ��ա����ס����еĴ�ʩϤ���뻼�����ۡ����ڴ˻������Ը����Բ��̼��ٴ����־����˹������������������һ�£�����ѡ����в������г������˹�����ȡ��������������ʾ���֦�˾����ԡ�������ǰ�ֲ��������Ƶ��������ƣ����������г������˹�����ȡ������ѳ���Ч��Ҳ������
�����̷��ڷǵ��ͷǽ�˸˾������֦�˾��������ײ���������ϻ��������϶�������ս�ԡ��������Ч�������˾��������ٴ����֣��������������Ҵ�ͳý�顢Ⱦ��ȾɫЧ���ϲ���ڵͶ�������֢����ʱ�Լ�����Ч����Ĥ���������ʾ�Ҵ����ڹ��֦�˾��ܾӡ�
�������֦�˾�Ϊ����ʽ���ԡ�����ϸ�������������صġ������Ը�Ⱦ����Ϊ���ˡ����õ��ܡ����������Բ������������Ƽ���صIJ�ɢ�Ը�Ⱦ���ֲ���Ⱦ��������ǻע�俹���ض��Dz������г�������������״���г�����������ף������ڹ��֦�˾������ĺ������������������������½��������� |
