|
�����ᡡ����
������1977��10��1����1997��4��30�գ���20��IPE��������������������Ϻ�����(��1)��ƽ��������ת�������ʱΪ60.0��(��Χ��11��85�꣬�м�ֵ��59��)�����Ժ�Ů�Ի��߸�10����17���ǰ��ˣ�2�������������ˣ�1�������������ˡ��ַ�����9��������11�������л��߶�û���۲���֢������ʷ��
��1��20����Ĥɫ����Ƥ�������ߵ��ٴ�����*
| ��������/�Ա�/
��������,��/���� |
������� |
�����۱� |
���������� |
��Ĥ
�������� |
��Ĥ
�������� |
������С,
����mm |
�����۲����� |
�������� |
���������
����(���ʱ��,��) |
| 1/M/11/W |
1977 |
L |
6/6 |
�ܱ� |
IT |
7��7��4 |
�����,������ֲ |
4����г� |
�����ȶ�(17) |
| 2/M/84/W |
1979 |
L |
6/7.5 |
�ܱ� |
IN |
2��2��2 |
�� |
�۲� |
�ȶ�(2) |
| 3/M/41/W |
1981 |
R |
6/6 |
ͫ�� |
ST |
3��3��2 |
ǰ����Ѫ |
�۲� |
�ȶ�(17) |
| 4/M/32/AA |
1984 |
R |
6/12 |
�м�ش� |
IN |
5��5��5 |
��״�����λ |
�۲� |
�����ȶ�(14) |
| 5/F/76/AA |
1985 |
R |
6/6 |
�ܱ� |
IT |
2��2��2 |
�� |
�۲� |
�ȶ�(1) |
| 6/F/67/W |
1989 |
L |
6/6 |
�ܱ� |
IN |
2��2��2 |
�� |
�۲� |
�ȶ�(8) |
| 7/F/32/W |
1989 |
R |
6/7.5 |
�ܱ� |
IT |
3��3��2 |
�� |
�۲� |
�ȶ�(9) |
| 8/F/47/W |
1990 |
L |
6/6 |
�ܱ� |
ST |
2��2��1 |
�� |
�۲� |
�ȶ�(8) |
| 9/F/78/W |
1990 |
R |
6/18 |
�ܱ� |
S |
2��2��2 |
������++ |
�۲� |
�ȶ�(8) |
| 10/M/58/W |
1991 |
L |
6/9 |
�ܱ� |
IN |
2��2��2 |
�� |
�۲� |
�ȶ�(7) |
| 11/F/40/W |
1992 |
L |
6/7.5 |
ͫ�� |
IT |
3��3��2 |
��Ĥ��ֲ |
�۲� |
�ȶ�(6) |
| 12/M/76/W |
1993 |
L |
6/6 |
�ܱ� |
ST |
4��4��2 |
�� |
�۲� |
�ȶ�(2) |
| 13/M/65/W |
1994 |
R |
6/6 |
�ܱ� |
ST |
2��2��1 |
��Ĥ��ֲ |
�۲� |
�ȶ�(3) |
| 14/M/77/W |
1995 |
L |
6/6 |
�ܱ� |
IT |
4��4��2 |
�� |
�۲� |
�ȶ�(3) |
| 15/F/82/W |
1995 |
R |
6/9 |
�ܱ� |
T |
4��4��2 |
�� |
�۲� |
�ȶ�(3) |
| 16/F/63/W |
1996 |
L |
6/6 |
�ܱ� |
I |
4��4��2 |
�� |
�۲� |
�ȶ�(2) |
| 17/M/47/H |
1996 |
L |
6/6 |
�м�ش� |
IT |
2��2��2 |
�� |
�۲� |
�ȶ�(1) |
| 18/F/74/W |
1997 |
R |
6/6 |
�ܱ� |
N |
4��4��3 |
�� |
�۲� |
�ȶ�(1) |
| 19/F/85/W |
1997 |
L |
��ָ |
�ܱ� |
N |
2��2��1 |
ARMD++ |
�۲� |
�ȶ�(1) |
| 20/M/55/W |
1998 |
R |
6/6 |
�ܱ� |
IT |
2��2��2 |
�� |
�۲� |
�ȶ�(��1) |
����*W��ʾ���ˣ�AA�����������ˣ�H�����������ˣ�L����R���ң�I���·���S���Ϸ���N���DzࣻT�ࣻ��ARMD����������Իư߱���
����+����
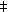 ��ʾ�����ֱ�����Ĥɫ����Ƥ������� ��ʾ�����ֱ�����Ĥɫ����Ƥ�������
������Ӱ���۵�������Χ��6��6����ָ(����Ϊ��λ)(��1)��17������������������Χ��6��6��6��9������Ӱ������2���������ж�������ʧ(��9��19)�������½��ֱ����ڰ����Ϻͻư߱��ԣ�û��1����ʾ���Ĥ������ء�����1������(��4)������������6��12���ɹ������������������������������ľ�״�����λ��
��������20��������Ϊ���۵�������������Ķ���¡��ı߽磻19��ɫ��Ϊ��ҵ���ɫ(ͼ1)��������4������������ɫ�����в������������ǵ��͵Ĺ⻬(ͼ1��C)��������10���������������ж����ڵ���Ȼ�⻬(ͼ1��B����E)���ں�Ĥ�ϵ���������λ�������7��������4�������4�����Dz�2�����Ϸ�1�����·�1�����Լ���1��(��1)����������λ��16��λ���ܱߺ�Ĥ���м�ش��ĺ�Ĥ2�����Լ���ͫ��Ե2������С��Χ��2mm��2mm��1mm��7mm��7mm��4mm��
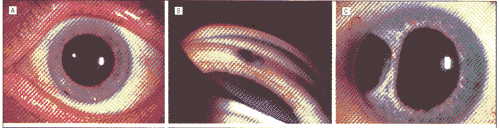
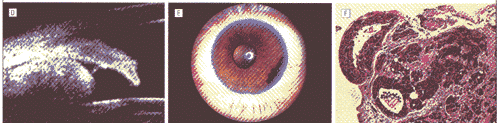
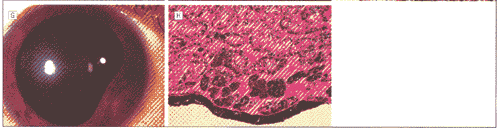
ͼ1����Ĥɫ����Ƥ����(IPE)���ٴ����������Ͳ���ѧ������A����16���۱��·��ܱߺ�Ĥ��СIPE������B��ͼA�����Ǿ�����������⻬�����˫Ҷ����ɼ�������Ӱ���Ĥ���ʡ�C��λ����18������Ľϴ��IPE������D����17��IPE�����ij�������������顣�����ں�Ĥ�ܱ߲����Ҿ���ǿ��Ӱ��E����1λ����·��IJ��������IPE������F��ͼE�ں�Ĥ��״���г����������֯����ѧ�������ɼ�ɫ����Ƥϸ�����������ݡ����Կ�϶�����ɺ���ϸ�����ܽ��Ͳ���Ķ������(��ľ��-���죬ԭʼ�Ŵ�����20)��G����4�Ĵ�IPE����λ�ں�Ĥ������ͫ��ɼ�����һ�����й⻬�ı��档�������Ĥǰ�Ƶ�����������ǰ����H��ͼG�ĺ�Ĥ��״���г����������֯����ѧ�������ɼ����������ɫ����Ƥϸ��������������(��ľ��-���죬ԭʼ�Ŵ�����20)
������17�������У�������ǰ����ͨ����϶�ƻ��������ͷ��Ǿ��ɼ���������ʾ�Ӻ�ɫ����Ƥ��ͨ���ܱߺ�Ĥ����(ͼ1��A��B��C����E)����1�����ߣ�������ǰ���ڿ��������������˺�Ĥ������ǰ��λ�����䱡������ͫ�����������ɼ�(ͼ1��G)����2���У����������ͫ��Ե����ͫ�������졣û��1��������ʾ�Ӻ�Ĥ���ʳ���������IPE�����������������ĺ�Ĥ���ʱ䱡����ʧ���������ı�Ե�Ӻ�Ĥ���ʱ����Եطֽ�(ͼ1��A��B��C����E)��
����20���н���4������Ϊ�м̷��������������쳣����Щ�쳣��������״�����λ(��4)�ʹ�������ɢ��ɫ�ؽ������ڵ�ǰ����(��1��14����16)������1������ͬ����ѹ����(��1)���ڹ�Ĥ���£���Щ������17��Ϊ������Ӱ��3�������Ӱ��û��1����ʾ��״�����ַ���֤�ݡ�����������Ļ�����2��Ӧ���˳����������������(UBM)����2��UBM��ʾʵ���ſ�(ͼ1��D)������UBM���ڴ�2���о��ɼ�1������С�����Կ�ǻ��
������������ʹ�ú�Ĥ��״���г����ֲ��г�������2�������۲�18����ֻ��1������(��1)����ȷʵ��¼���������������Ǹ������������ط����۲���10�꣬��������ǰ�ֱ����ǹ۲���3�꣬���ߵ���ѹ��ʹ����ʹ�ú�Ĥ��״���г��������г�12�������г������ߵ���ѹ���⣬��������������17�ꡣ������1������(��4)���������Ե���������Ϊ�ߴ����Ӻ���֢״�ľ�״�����λ����ʱ��û�о���һ�ι۲��ڼ�ʩ���������г�14������1��(��18)����������������������������Ϊ����λ�ڻ���Ωһ���õ����ϣ����Ƽ����ơ��ڸò�������IPE��������1��۲�����ʾ�ȶ�(ͼ1��C)���ڴ�6���µ�9��(ƽ��5��)����ڼ䣬δ�����Ƶ�18��������û��1����¼�����ŵ���������
����������г�������2����������֯����ѧ�����ʾ��ɫ�����ſ���Դ��IPE����������Ҫ�ɲ���������������ά״�����֯���ָ�����״������������ɫ����Ƥϸ���������(ͼ1��F����H)������ϸ���ں��д�Բ�ĺ�ɫ�ؿ�������1���������Կ�϶���ں�����Ư���ġ���ɫ���Ե��ɺ���ϸ��(ͼ1��F)����Щ���Կ�϶�ƺ������������ԵĶ��ڱ�����ء�
��һҳ [1] [2] [3] ��һҳ |
