|
���������ͷ���
���������ݷѳ�Wills�ۿ�ҽԺ�������Ƽ���������ҽ����¼���и�ϰ�������Ϊ����Ĥĸϸ���������������ƵĻ�������һ��������������ٴ����ϱ�ǰհ�Եؼ�¼�����ߵ����䡢���壨�����ˡ��������ˡ����������˻������ˣ����Ա��Ŵ��ԣ�ɢ��������ԣ���������ƫ���ԣ����ۻ�˫�ۣ������ۺ���������������۾�����Reese-Ellsworth���飨������飩��ȷ�������������������·�������ǰ�����ƣ����ơ����ơ���������������Ʒ������������ƣ�������ѧ��λ������Ĥ�ڡ�����Ĥ�»������ڣ����۵�λ���Ϸ������ϡ��Dzࡢ���¡��·�����¡��ࡢ��Ϻͻư߲���������ֱ����mm�������(mm)�������ľ���(mm)�������İ��ľ���(mm)������������ij��ֽ��м�¼����ص�����Ĥ��Һ�壨�л��ޣ�����صĻ������Ĥ��������ɢ���л��ޣ����������Ĥ��������ɢ�ķ�Χ���ּ���������������صĻ�Բ����岥ɢ���л��ޣ���
����Ӧ���������Ƶ���ѡ��������Ĥ������Ĥ�¶���������Ĥĸϸ���������ϵ�����Ĥ��Һ������1.0mm���һ��������������������ı������ȫ�����Ƶ�Ӧ��6���������δ����ȫ���Ļ��ƣ�����ѡ�����ֱ���ͺ�Ⱦ���3.0mm���������ϴ��������л�Բ����岥ɢ��������Ϊ�ų���������������ڽ���ȫ�����ƣ������Ļ���ֱ���ͺ���Լ����IJ����岥ɢ������Ϊ��ѡ������������Ĥĸϸ������С�������Ķ����ԡ����ҳ���˫�ۻ������������Ʒ�����ѡ��ʮ�ָ��ӡ���ˣ����ƺ��������Ƶ�Ӧ��ȡ���ڶ��صĸ��ϱ�����
�������Ʊ�����������������������������ϵͳ����Ӽ��ۡ�������������Ĥ̽�룩�����ֱ����mm��������(mW)������ʱ�䣨���ӣ����յ㣨�ޱ仯����ȵĻ�ɫ���ı䡱���ɫ�ı䣩�ͻ��������������ƣ��л��ޣ���
���������������У�����¼�����ϰ������������������½���ԭ�����������������ۣ�����ֱ��(mm)�����(mm)���������ͣ�0����û�пɼ��������ۣ�����ȫ�ƻ��������ۣ�����ȫ�ƻ��������ۣ������ָƻ��Ͳ����ƻ��������ۣ����������������ı�ƽ����Ĥ����Ĥή����1������״̬�����ˡ��������ޱ仯�����������ƣ����ơ����ơ���������������Ʒ����������ƣ����۲�����֢��ȫ�����Ҳ����¼��
�����������Ƽ���
������ȫ�������£�Ӧ�ñ��ر����Ķ�����ϵͳ���ݺ����ߣ�810mm�������������ơ����ݻ��߾���ͫ�ף����߾�����Ĥ����ͫ�״��ݷ������þ������������ϵĽӺ�����ǽӴ������ݵĺ����߽��У�����Ӧ�þ�����Ӽ��۾��ϵĽӺ�����20D�������ݵĺ����߽��С�����������¶���Ҫɢ��ͫ�ס��������������ṩ0.8��1.2����2.0mm�Ĺ��ֱ��������Ӽ��۾��ṩ1.2mm�Ĺ��ֱ�������õ������ֱ������������������֯�����������쵽������֯������Ĥ���ݷ�������һ��������ֳֽӺ�����ͨ����Ĥ��ѹ�����ϼ�Ӽ��۾���һ��20D�������ݹ��ֱ��Ϊ1.0mm�ĺ����ߡ����з������յ��Ǿ���1��5��������������������ȵĻ�ɫ�ı䣬û������Ѫ�ܾ��κͿ��ٵ������ס�һ����ԣ���ʼ����Ϊ200mW��ÿ�����ӻ����50mW��ֱ���۲쵽������ֵػ��������ı䡣
�����������̺����İ��������ͽϴ���������6mm��Ӧ����������ϵͳ���ơ���С�Ļ�λ�ڻư���Χ������Ӧ�ü�Ӽ��۾�ϵͳ���ơ��ھ��Ե��С����Ӧ�ü�Ӽ��۾�ϵͳ��Ĥ̽�����ơ�
����ͳ��ѧ����
�������ٴ������Ʊ���Ӱ�������յ㡪���ֲ�������Ĥĸϸ���������ͺ�Ĥή��������IJ���֢��ʱ�������Щ�������з���������Ĥĸϸ��������������Ϊ����ǰ�����������ƵIJ�λ�����л��Ե�������
���������ֱ���Ӱ����Ҫ���յ㡪����������ʱ��Ϊ������ÿһ��������������һϵ�еĵ�����Cox�������ջع����������SASͳ��ѧ����30��31����������ݵĴ���������ÿλ�������߶��������صĹ۲�ָ�ꡣΪ�˷�����Ҫ���յ㡪����Ĥή����ȫ��Ч����(Global Evaluation of Efficacy)32��33���������ɴ�����ʽ���ϵķ��������ڽ���һϵ�е����������ع�������������䡢�����Ļ���ֱ���������ĸ߶ȡ����������̺����İ�����̾��롢�������������ֱ��������ʱ����Ϊ�����������з��������������ı�����Ϊ��ɢ�������з�������������ģ�Ͱ����ڵ�����ˮƽ�϶Ծ���ÿһ�����Ķ���Ԥ����������Ҫ��������б����������еĶ����ģ��ͬʱ�ʺ϶���Ԥ�����أ����Ҽ�����������յĶ����ģ����ѡ�������ѧ��Ҫ������
�����ᡡ����
��������������58������80ֻ���ڵ�188������Ĥĸϸ���������ߵ�ƽ������Ϊ29���£���λ��28���£���Χ6��76���£������а�����51����88%������������3����5%����������3����5%����ӡ�ڰ���1����2%��������33����57%����Ů��25����43%����˫������Ĥĸϸ����49����84%��������9����16%����ɢ��39����67%����������19����33%�������۾�������41����51%�������۾�������39����49%�����������Ϊ���Ӻ�����21ֻ�ۣ�26%��,���ӻ������25ֻ�ۣ�31%����34ֻ�ۣ�42%�����߲����������ܼ��������
����Reese-Ellsworth����Ϊ����12ֻ��(15%),����14ֻ��(18%),����34ֻ��(42%),����11ֻ��(14%),����9ֻ��(11%)����ǰ����6��15����71����37.8%����������������֮ǰӦ�ó����¼���в�߰�Ϳ������л��Ƽ��ݡ��������ƿ�ʼ֮ǰƽ���Ļ��Ƽ�������Ϊ3�Σ���λ��3�Σ���
������������ʱƽ������������ֱ��Ϊ3.0mm(��λ��2.0mm����Χ0.2-18.0mm)�������ĺ��Ϊ2.0mm(��λ��2.0mm����Χ0.2-6.3mm)��ͼ1����������Ե�����̵���̾���ƽ��Ϊ6.0mm(��λ��6.0mm����Χ0-23mm)�������İ�����̾���ƽ��Ϊ7.0mm(��λ��6.0mm����Χ0-24mm)��11����14%�����߰�������Ĥ��Һ�塣����Ĥĸϸ���������л������Ĥ�ºͲ����岥ɢ��
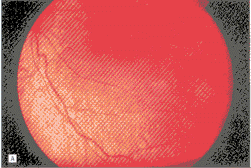 
ͼ1��1��2����ŮӤ��˫�ۼ���������Ĥĸϸ������A���������İ����С������Ĥĸϸ������B����������1�����ã��������˳�ή���ߡ����İ�������������˫�۹���16��������ȫ���������������ƣ�����Ҫ���ƺ����������
����108��(57.4%)����Ӧ�������������ϻ��ƣ�ͼ2��ͼ3��������79��(73.1%)���������Ƶ�6Сʱ�����ϻ��ƣ�29��(26.9%)��1��2�������ϻ��ơ����ƵĴ���ϵͳ��������Ӽ��۾�����109��(58.0%)��������������72��(38.3%)������Ĥ̽������7��(3.7%)���������ƵĹ��ֱ����11��(5.8%)Ϊ0.8mm��106��(56.4%)Ϊ1.2mm��68��(36.2%)Ϊ2.0mm��û�м�¼��3��(1.4%)���������ƵĹ���ƽ��Ϊ437mW(��λ����400mW����Χ��100-1��000mW)���ﵽ�������Ƶ�����������57��(30.3%)1�Σ�52��(27.6%)2�Σ�31��(16.5%)3�Σ�23��(12.2%)4�Σ�10��(5.3%)5�Σ�8����4.2%��6�Σ�5��(2.6%)7�Σ�2��(1.1%)8�Ρ�ÿ������ƽ����������Ϊ3�Σ���λ����2�Σ������������ܵ��ۻ���������ʱ��ƽ��Ϊ27���ӣ���λ����15���ӣ���Χ��1-210���ӣ����ϴ�ͽ�С�������Ʊ����ıȽ����£���������3.3�α�2.3�Σ����ֱ��1.7mm��1.3mm������540mW��370mW������ʱ��Ϊ49���ӱ�14���ӣ������������ϻ���Ϊ��������79%��48%��ÿ��������P��0.001������1�ͱ�2����


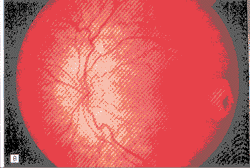
ͼ2��1��4����ŮӤ��˫�ۼ���������Ĥĸϸ������A��������ͷ�ư�����С����Ĥĸϸ������B�������������ϻ��ƺ�������ȫ���˳�ƽ̹���ۡ�C�����۵�ӫ��Ѫ����Ӱ�ϣ���ͷ�ư���������ĤѪ��ͨ�����Ϸ���ע���İ������3�����ϣ���������




ͼ3��1��2����Ӥ��˫�ۼ���������Ĥĸϸ������A�����۱�֤ʵ����ͷ�Ժͽϴ�����İ�������Ĥĸϸ������B�����۱�֤ʵ��Ļư�������Ĥĸϸ�������������̱��档C���������Ƽ��ݺ������������Ƶ����ۣ��������ˣ�����ĤѪ�ܿ���۹�ע��D���������Ƽ��ݺ������������Ƶ����ۣ������ƻ����ˣ����2�걣���ȶ�
��1���������Ʊ�����Ϊ180������Ĥĸϸ����������ȵĺ���
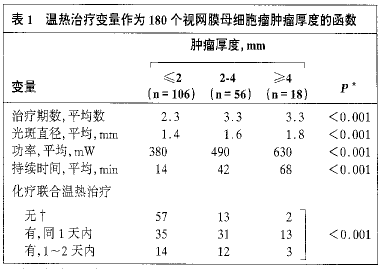
*��������Ӧ�ñ�������,��ɢ����Ӧ��Fisherȷ�м���
����+�����
��2���������Ʊ�����Ϊ180������Ĥĸϸ������������ֱ���ĺ���
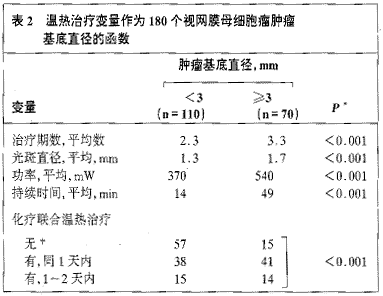
*��������Ӧ�ñ�������,��ɢ����Ӧ��Fisherȷ�м���
����+�ο���������ƽ�������ʱ��Ϊ12���£���λ����10���£����45���£���40ֻ�ۣ�50%������������Ϊ���Ӻ����ӣ�1ֻ�ۣ�1%�����ӻ�����ӣ�1ֻ�ۣ�1%������ժ����38ֻ�ۣ�48%�����ڲ�������û��ȷ����������������������Ļư߱��ְ��������˵�����Ĥĸϸ�����ۼ����İ�36ֻ�ۣ�67%�������İ�ǣ��6ֻ�ۣ�11%��������4ֻ�ۣ�7%�����д�����Ĥ�»�Һ3ֻ�ۣ�6%������ǰ������Ĥ��Һ��3ֻ�ۣ�6%������ǰ��������������1ֻ�ۣ�2%��������ժ��1ֻ��(2%)��
������δ�μ��ʱ����������ֱ��ƽ��2.0mm(��λ����1.0mm����Χ��0-20.0mm)�����1.0mm(��λ����0mm����Χ��0-6.0mm)�������������ۻ���ֱ��ƽ��4.0mm(��λ����3.0mm����Χ��0-20.0mm)������������ɺ������������˵ķ��ͣ�����34��(21.1%)������11����6.8%��,����22��(13.6%)������94��(56.5%)����1������ȫ��ת�ơ�161��(85.6%)��������������״̬��27��(14.4%)������
����ͨ������������������������Ԥ�����ذ����Ա����ԣ�(P=0.005)��������ֹ�㣨����ɫ�仯��(P=0.01)�����������϶�(P=0.02)����������ǰ���л��Ƽ���(P=0.02)����3�ͱ�4����ͨ�����������������Ҫ�����ϱ�������������ǰ���л��Ƽ���(P=0.03)���Ա����ԣ�(P=0.01)����5����
��3��58������188������Ĥĸϸ�����������ƺ�Ԥ��ֲ������������ٴ������ĵ���������
|
�������� |
����
����(n=161) |
����
����n=(27) |
����Pֵ |
���Σ�ն�
����(��������) |
| ����(ƽ����,��λ��)��(n=58) |
52(30,28) |
6(22,16) |
0.18 |
0.96(0.9-1.0) |
| ����(n=58) |
�� |
�� |
�� |
�� |
| ������* |
45 |
6 |
- + |
�� |
| �������� |
3 |
0 |
�� |
�� |
| ���������� |
1 |
0 |
�� |
�� |
| ������ |
3 |
0 |
�� |
�� |
| �Ա�(n=58) |
�� |
�� |
�� |
�� |
| ���� |
27 |
6 |
0.005 |
9.1(2.0-42.6) |
| ��* |
25 |
0 |
�� |
�� |
| ��������ֱ��,(ƽ����,��λ��)mm(n=180) |
153(3.1,2.0) |
0 |
0.74 |
�� |
| �������,(ƽ����,��λ��)mm(n=180) |
153(1.6,1.0) |
27(3.7,2.0) |
0.73 |
1.0(0.9-1.3) |
| ��������̾���,(ƽ����,��λ��)mm(n=188) |
161(6.4,5.5) |
27(1.9,1.5) |
0.99 |
1.1(0.8-1.4) |
| �����İ���̾���,(ƽ����,��λ��)mm(n=187) |
160(5.8,5.0) |
27(5.8,5.0) |
0.97 |
1.0(0.9-1.1) |
| ��ص�����Ĥ��Һ��(n=188) |
�� |
27(5.2,5.0) |
�� |
1.0(0.9-1.1) |
| ���� |
10 |
1 |
0.94 |
0.9(0.2-5.0) |
| ��* |
151 |
26 |
�� |
�� |
����*�����
����+����̫��,���ܷ���
��4��188������Ĥĸϸ�����������ƺ�Ԥ��ֲ��������������Ʊ����ĵ���������
|
�������� |
����
����(n=161) |
����
����n=(27) |
����Pֵ |
���Σ�ն�
����(��������) |
| ��������(ƽ����,��λ��),No.(n=188) |
161.0(2.5,2.0) |
27.0(3.6,3.0) |
0.02 |
1.3(1.0-1.5) |
| ���ֱ��(ƽ����,��λ��)mm(n=183) |
157.0(1.5,1.2) |
26.0(1.5,1.2) |
0.64 |
0.8(0.3-2.3) |
| ����(ƽ����,��λ��)mW(n=188) |
161(426,400) |
27(476,450) |
0.29 |
1.6(0.7-3.7) |
| ����ʱ��(ƽ����,��λ��)min(n=188) |
161(26,14) |
27(31,19) |
0.73 |
1.0(1.0-1.0) |
| ��ֹ��(n=135) |
�� |
�� |
�� |
�� |
| ����ɫ�仯* |
24 |
6 |
0.01 |
0.6(0.4-0.9) |
| �Ұ���ɫ |
21 |
3 |
�� |
�� |
| ��ɫ |
74 |
7 |
�� |
�� |
| ����ϵͳ(n=188) |
�� |
�� |
0.32 |
0.5(0.2-1.8) |
| ��Ӽ��۾�* |
92 |
0 |
+���� |
�� |
| �������� |
62 |
10 |
0.32 |
�� |
| ����Ĥ̽�� |
7 |
0 |
+ |
�� |
| ��������ǰ���л��Ƽ���(n=188) |
�� |
�� |
�� |
�� |
| �� |
51 |
20 |
0.02 |
6.3(1.3-30.2) |
| ��* |
110 |
7 |
�� |
�� |
| ����������������(n=188) |
�� |
�� |
�� |
�� |
| ��* |
69 |
11 |
�� |
�� |
| ��,ͬ1���� |
63 |
16 |
0.46 |
�� |
| ��,1��2���� |
29 |
0 |
+ |
1.6(0.5-5.6) |
����*�����
����+����̫��,���ܷ���
��5�����������Ƶ�188����������Ĥĸϸ����Ԥ��ֲ������������ٴ������Ʊ����Ķ��������
|
�������� |
����Pֵ |
���Σ�ն�
����(��������) |
| ��������ǰ���л��Ƽ���
����(�� �� ��*)
�����Ա�(���� �� Ů��*) |
0.03
����0.01 |
5.5(1.2-26.0)
����7.8(1.6-37.9) |
����*�ο����������������ƵIJ���֢�������ݵĽ�Ĥˮ��1ֻ�ۣ�1%���������Ժ�Ĥή��29ֻ�ۣ�36%���������Ծ�״������Ի���19ֻ�ۣ�24%��������Ĥǣ��4ֻ�ۣ�5%��������ĤѪ������2ֻ�ۣ�2%������Һ������Ĥ����2ֻ�ۣ�2%��������ˮ��4ֻ�ۣ�5%�������յ���������ή��10ֻ�ۣ�12%������6��������ή���ǽ��ڵĽϴ�����Ĥĸϸ�������˺����������Ըı䡣
��6��80ֻ�۵�188������Ĥĸϸ�����������ƵIJ���֢
| ����֢ |
��(ֻ) |
| ��Ĥ
��������
����ˮ��
����������
������Ĥ
��������
������������
������״��
��������
���������Ծ����Ի���
������������Ի���
���������Ի���
����������
��������
������Ѫ
��������Ĥ
����Ѫ������
����ǣ��
��������
����һ���Խ�Һ������Ĥ����
�����ѿ�Դ������Ĥ����
��������
��������
����ˮ��
���������� |
����79
����1
����0
����51
����29
����61
����19
����0
����0
����80
����0
����2
����4
����0
����2
����0
����66
����4
����10 |
����*���о�״����ǻ��۰��о����Ժ�Ĥή������ͨ�������������������Ժ�Ĥή����ͼ4����Ԥ������Ϊ������������(P=0.003)�����ƹ�������(P=0.004)��������������(P=0.006),�����ӽ����İ�(P=0.008)������������������(P=0.01)��������Ⱥͻ���ֱ������(P=0.01)�����ֱ������(P=0.02)������ʱ���ӳ�(P=0.03)�ʹ���ϵͳ������������(P=0.04)��ͨ�������������������������ľ����Ժ�Ĥή�����������Ԥ���Ա�����������������(P=0.001)����������ֱ������(P=0.02)����7����
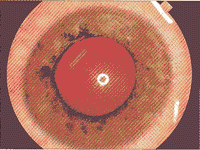
ͼ4���������ͷ������Ĥĸϸ�������ۣ���70�����������ƺ���־����Ժ�Ĥή���������Ծ�״�����
��7��80ֻ�۵�188������Ĥĸϸ�����������ƺ�Ԥ�������
������Ĥή�����ٴ������Ʊ����Ķ��������
|
�������� |
����Pֵ |
���Σ�ն�
����(��������) |
| ��������/��
������������ֱ�� |
0.001
����0.02 |
1.6(1.2-2.2)
����1.2(1.0-1.3) |
��һҳ [1] [2] [3] ��һҳ |
