����ժ��Ҫ��Ŀ�ģ�̽������Ч���������Ĥɢ��İ����������пڡ�������������126�����������ϣ��ֱ�����������пڡ������п�������Ϻͻ����пڼ�Ϸ�ϣ�ʩ�а���������ժ�������������Ĥ�������п�������1�ܡ�1��3���µĽ�Ĥɢ��ı����Ե����п���������鼰���Ϸ���飨P��0��05�������������ں����ߣ�P��0��05�������ۣ���Ĥ�������п�Ϊһ��Ч���������Ĥɢ������пڡ�
����Control��of��postoperative��corneal��astigmatism��with��scleral��triangular
����incision��in��the��implantation��of��PC��IOL
Gao��Chao����Ophthalmol��CHN��
������1999��8��3������141��143��Department��of��Ophthalmology��the��Ruian��People��s
����Hospital��of��Zhejiang��Province��Ruian��325200��
����To explore an incision of cataract extraction which may reduce postoperative corneal astigmatism��One hundred and twenty��six cases with senile cataract were divided into 3 groups��then the extracapsular cataract extration were performed by using triangular incision��arc incision with continuos suture or arc incision with interrupted suture��respectively��The mean increase in corneal refractivity in scleral triangularincision group was significantly less ��P��0��05�� and the corrected visualacuity was much better ��P��0��05�� than that in corneoscleral arc incision with continuous or interrupted suture group at 1 week��1 month and 3 months��The scleral triangular incision is a new incision method to reduce the postoperative corneal astigmatism effectively��
����Subject terms Cataract extraction��Lenses��intraocular��Astigmatism��prev
����������ժ�����˹�����ֲ�������пںͷ�ϣ��ǵ��½�Ĥ���ʸı䣬��������Ĥɢ�⣬Ӱ������������������Ҫԭ�����ϳ����黯�����п�С����Ч���������Ĥɢ�⣬�������������ƣ����ܹ㷺Ӧ�á�Ϊ�����ǽ���ͳ�Ľ�ĤԵ�����пڸĽ�Ϊ��Ĥ�������пڣ������пڵ�λ�ú���״�ĸı䣬������Ŀ�ļ��������������Ĥɢ�⡣ͨ������126�����������ϻ��߲�ͬ�пڵĶԱȹ۲죬֤�����п�����Ч�ؿ��������Ĥɢ����ƻ��ߵ��������ֱ������¡�
����1�����Ϻͷ���
����1.1��һ������
������������������ժ���������˹���ֲ�빲126����137ֻ�ۣ�������61����Ů65�������ù�Ĥ�������п�48ֻ�ۣ�����Ϊ49��82�꣬ƽ��66��4�ꡣ���û����пڼ�Ϸ��46ֻ�ۣ�����50��72�꣬ƽ��62��8�ꡣ���û����п��������43ֻ�ۣ�����Ϊ48��79�꣬ƽ��64��9�ꡣ��������Ƚϲ����������ԣ�t����P��0��05�������в�����ǰ��Ĥɢ�����1D���ڣ���ѭ��ɢ��Ϊ�������ų���Ĥ���Ǽ��۵ײ����ߡ�
����1.2����������
����1.2.1����Ĥ�������п�������һ�Խ�ĤԵΪ���İ�������ι�Ĥ�꣬�������ĤԵΪ3mm������б�߳���Ϊ6��7mm���ֱ�����ĤԵ10��30��1��30��������Ϊ1��2��2��3��Ĥ��ȣ�DZ�з������ǹ�ĤԵ��1mm����б��ǰ�����пڣ���Լ2mm�����Һ��п�����������10��11mm�����ಽ�谴������С������ڽ�ĤԵ1��30��10��30������һ�룬���ĤԵ3mm�Ķ�����һ�롣
����1.2.2�������пڼ�Ϸ�������п�11mm��ƽ�н�ĤԵ�����ĤԵ��1mm�п���Ĥ��1��2��2��3�����Ĥ�����������Ĥ��1mm����ǰ�����п���10-0������Ϸ�����롣
����1.2.3�������п����������������˫��������Ϸ���һ����3��4�����棬�������ͬ��Ϸ���顣
����1.3���۲���Ŀ
������ǰ������1�ܡ�1��3���·ֱ�������ۼ�������������Ĥ���ʵļ�顣
����2�����
����2.1����Ĥ�������пڣ������ָ�Ѹ�٣�����1�ܡ�1��3���µ������������Ը��ڻ����пڼ�Ϸ�ϼ���������飬������������ԣ�P��0��05��������1��
��1�����������пڵ����������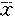 ��s�� ��s��
| �顡���� |
���� |
1�� |
1���� |
3���� |
| �������
�������������
������Ϸ���� |
48
����43
����46 |
0��5��0��20
����0��33��0��26
����0��31��0��29 |
0��74��0��18
����0��6��0��22
����0��57��0��27 |
0��88��0��15
����0��7��0��20
����0��6��0��27 |
����2.2����Ĥ�������п��������Ĥɢ��ı�̶����Ե��ڻ����п�������ϼ���Ϸ���飬������������ԣ�P��0��05���������п�������ϼ���Ϸ����Ľ�Ĥɢ��ı�̶Ⱦ��ϴö�������������ԣ�P��0��05��������2��
��2�����������пڵĽ�Ĥɢ��仯��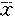 ��s�� ��s��
| �顡���� |
���� |
1�� |
1���� |
3���� |
| �������
�������������
������Ϸ���� |
48
����43
����46 |
2��14��1��92
����3��78��2��75
����4��04��2��82 |
1��93��1��02
����3��01��1��52
����3��15��1��62 |
1��03��0��94
����1��62��1��24
����1��92��1��42 |
����3������
����Ŀǰ�������˹�����Ĺ㷺Ӧ�ã�����������ժ����ECCE�������������Լ��˿ڱպϵĸ��ƣ������������IJ���֢�Ѵ����٣���μ�������ɢ�⣬��Ϊ�������������Ҫ���⣬�������пڼ��ر��������Ĥɢ����γ���������Ҫ���ã����а����пڵ�λ�ã���״�ͳ�����1����������ߵ���Ŀ���������ɽ�Ҳֱ��Ӱ������Ľ�Ĥɢ�⡣��ͳ��ECCE�����п������������пڳ��������ǹ�ĤԵ��ʹ�п��´��´���������״���ߵ�������ʹ��֯����������п������ߵĽ�Ĥƽ̹����ֱ���������ߵĽ�Ĥ���ͣ���������Ե�����ɢ����2��3�������鲡�������������Ϊѭ����ɢ�⣬�����пڼ�Ϸ�ϻ�������Ͻ�Ĥɢ������Դ��ڹ�Ĥ�������п��飬�ɼ���ͳ�����пڴ��������Ĥɢ�����Ե�ȱ�㡣С�пڳ����黯�����ܼ��������Ĥɢ�⣬���ܵ�����ˮƽ�;������������ƣ��ҹ�Ŀǰ����ECCE��Ϊ������ˣ�����ECCE����Ľ�Ĥɢ�⣬������������������Ծ�����Ҫ���ٴ����塣
�������ǹ۲칮Ĥ�������п�������1������������0��5�ߣ�Ϊ71��8�����������п�������1������������0��5��Ϊ32��2����������ȣ�ǰ���������ں��ߣ�P��0��05�����������Բ��졣��Ĥ�������п��������Ĥɢ��ı�̶����Ե��ڻ��δ��пڶ��飨P��0��05�����������Բ��죬����������пڿ��ԽϺõؿ��������Ĥɢ���������������������Ϊ���п��ܹ����ƽ�Ĥɢ���ԭ���ǣ����������пڱ�־���ԣ��Ժ�ȷ�����״�λ���ڹ�Ĥ�������п������п��ڹ�Ĥ�棬���벿λ���п��ڽ�Ĥ����1mm���������ڹ�Ĥ�������пڣ�����濴�ǻ�����б�н������ϴ��д�Ľ�Ĥ�ڲ�����һ��С��״��֯��������ѹ������ʱ���п����бպϣ������˽�Ĥԭ������������4�������пڷ������Ŀ�Ķ���ֱ�ӹ�ϵ�������Ĥɢ��̶ȡ���ͳ�����п�һ�������룬�������пڽ�������룬��������Ҫ�ر����ý�1��30��10��30�����룬����һ����λ���ã����߽��ɡ������ΰ�������ѹ������������Ȼ�պϣ����������пڵ����������������пڵ��ȶ��ԣ��ܷ�ֹ�пڵ��ѿ���
�����������������棬���������¼������ٹ�Ĥ��ĺ������Ӧռȫ��1��2��ȣ���ʹ�����п��ܷ��Ժã�����©ˮ���ܼ��ٲ���֢�ķ��������п�����10��30��1��30���ǹ�ĤԵ����Ӧ����״���ɽ�Ӧ���ˡ��������ι�Ĥ������Ѫ�ܽϷḻ�Ĺ�Ĥ���ϣ����п�ǰ���ܳ�����ƣ������ʱ�����Գ�Ѫ���ܸ��п��ر��ʺ��������������������������
��������ͨ���Թ�Ĥ�������пڵ���Ч�۲첢�ͻ����п������Ƚϣ���Ϊ���пھ��жԺ�ȷ�������١������Ĥɢ���ᡢ�����ָ��õ��ŵ㡣��ȱ�پ��峬���黯�����£���ʧΪһ����ʵ�ü�ֵ�����пڡ�
����4�������
����1�����������࣮�ۿ�����ѧ����2�棬�������������������磬1997��440��
����2��Koeh��D��Lindstrom��R��Controling��astigmatism��in��cataract��surgery��Seminars��Ophthalmol��1992��7��224��
����3��Maloney��WF��Grindle��L��Sanders��D��et��al��Astigmatism��control��for��the��cataract��surgeon��a��comprehensive��review��of��surgically��tailored��astigmatism��reduction��STAR����J��Cataract��Refract��Surg��1989��15��45��
����4�����ң��˹�����ֲ�������С�п�������ʵ���ۿ���־��1993��6��324�� |
