|
�����ᡡ����
�����������������,�Ա�벼���С������������ʷ���������ҩ������״���Ļ���ˮƽ���ƣ���1����ƽ����Ұɥʧ����Ϊ�еȳ̶ȣ��ܵľ���Ϊ-15.0��13.8dB��������ɥʧ�̶��ڸ������������������ԣ������������Ⱦ�������SD��ɥʧ���٣�P=0.01��������ע�������ѹ�����������������ʣ���������������еȳ̶ȵIJ�𣬵�ͳ��ѧ�ϲ����������ԣ���1��2������4��ԭ���Աս����������࣬��ԭ���Կ��������������������ࡣ����ƽ����������ơ�
�������ǹ۲쵽��������ص���ѹ�������Բ��1���º�3��˿��ù�����������ѹ�밲ο������Ⱦ����ͣ�ͼ1�����������-����ģ�;������䡢��ǰ��ѹ�����ʱ�����У����Ľ������2���밲ο����֮�������ѹ����Ϊ2.0mmHg(95%���������CI��=0.8,3.3;P=0.001)����3���밲ο����֮��Ϊ3mmHg(95% CI=1.8,4.3 P��0.001), ��4���밲ο����֮��Ϊ2.9mmHg(95%CI=1.6,4.2;P��0.001)��
������Ȼ�۲쵽��3��˿��ù�����������ѹ���͵IJ��������P=0.25��������ѹ��ȫ���ƣ�IOP��18mmHg;IOP���͡�25%���Ҳ�����ҩ���������ʾ��˿��ù��Ũ��������ʱ��֮����ڼ���-ЧӦ��ϵ�����ǵ���ǰ��ѹ����ҩ����ͬ�����Ƕ���ѹ�������ϸ����DZ�Ҫ�ġ�û�з������Ӱ���֤�ݣ���ʾ�����䡢��ǰ��ѹ�����ʱ����ԣ��������Ч��û�в���û���������ʧ�̶ȡ���������͡���ǰ��ҩ��С��������ʷ�������������У������Щ������ı䡣6�����ߣ���2��3������3��1������4��2���������һ����ü��ǰ���˾�����Ĥ�пڵİ�����ժ�������ų���Щ�����ٴ�������Ĺ۲�Ҳ��Ӱ������
������211���������������1�����ã���ο���黼�߱���һ˿��ù���������нϴ�����Ļ���������ѹ����18mmHg������Ҫҩ�������ѹ����3����������4�黼���У���ѹ�½�����25%�Ļ��ߵı������ơ���Щ�۲쵽�IJ������ͳ��ѧ�������졣
| ��1���������黼�ߵĻ�������* |
|
�����ء���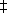 |
������+ |
����P |
| 1
������n=71�� |
2
������n=78�� |
3
������n=77�� |
4
������n=74�� |
| ����,��
������ǰ��ѹ,mmHg
����MD,dB
����CPSD,dB
��������,%
������ǰ��ҩ,%
������ǰALT,%
����������20/60,%
���������Ϻ�������20/60,% |
51.5
����29.1
����-14.8
����2.5
����32.4
����70.4
����2.8
����23.9
����22.5 |
51.9
����28.1
����-17.6
����3.7
����33.3
����69.2
����3.9
����21.8
����15.4 |
50.2
����30.6
����-16.4
����3.3
����32.5
����62.3
����2.6
����24.7
����10.4 |
53.3
����30.9
����-10.8
����2.6
����36.5
����67.6
����4.1
����23.0
����18.9 |
0.45
����0.11
����0.01
����0.16
����0.95
����0.73
����0.95
����0.98
����0.23 |
����*ƽ�����Ͱٷֱȷֱ��������ͷ����������
����+������1������ο���飻2��˿��ù�������ۣ�0.2mg/mL��2���ӣ�3��˿��ù�������ۣ�0.2mg/mL��4���ӣ�4��˿��ù�������ۣ�0.4mg/mL��2����
 MDָHumphreyƽ��ȱ��CPSD��HumphreyУ����ȱ����ǰ��ҩ����ǰ�ֲ������ҩ�ALT��벼���С�������� MDָHumphreyƽ��ȱ��CPSD��HumphreyУ����ȱ����ǰ��ҩ����ǰ�ֲ������ҩ�ALT��벼���С��������
| ��2������������������ͷֲ�* |
|
������������� |
������+ |
| 1
������n=71�� |
2
������n=78�� |
3
������n=77�� |
4
������n=74�� |
| ԭ���ս�
����ԭ������
����������
����ɫ����
�������� |
49.3
����38.0
����5.6
����2.8
����4.3 |
46.2
����37.2
����9.0
����1.3
����6.3 |
40.3
����37.7
����10.4
����1.3
����10.3 |
36.5
����44.6
����13.5
����0.0
����5.4 |
����*���аٷ��ʱȽ��æ�2���飬P=0.81
����+ͬ��1
ͼ1��С���г������1���������ƽ����ѹ�Ƚϡ�ÿһʱ����ƽ����ѹȡ���ڿ����õ���ֵ���ų�û�а��ƻ������ߡ���ѹ��t=0ʱ�ı仯ָ�ӻ��ߵ���Ժʱ����ѹ�½�
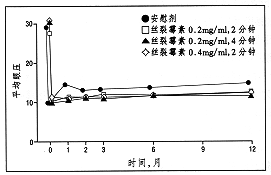
��������IJ���֢���ٴ������ԵĽ����Ծ�����ǣ����������������Snellen���������½���3�У���������54ֻ�ۣ�18.1%������Kaplan-Meier�������ԱȽϰ����Ϸ�չ��ʱ�䣬֤ʵ���������Ϸ����ʲ����������ԣ�P=0.007,Log-rank test��(ͼ2)��COXΣ�նȱ���ģ�ͷ������������������У����3�黼�߰����Ͻ�չΣ�����������ߣ���4���������߰����ϴ��ڵ���У������Ӱ��˽����Ϊ��ȷ�������Ͻ���Σ�ն������Ƿ��������ѹ��ǰ����ȡ������ߵIJ�𣬻����෴��ҩ��ֱ�����ã����ݾ���һ����������ѹ��ǰ�����(��С������50%Ϊ)��Σ�նȱ���ģ�Ͷ�ʱ��-����ָ����������Ϸ�����֤ʵ�������������У����Ժʱ������1����ǰ�����������Ͻ�չ������ء����Σ�նȷֱ�Ϊ2.37(95% CI=1.25,4.47)��4.27(95% CI=1.64,11.2)���ڰ����Ͻ�չ����ѹ֮��δ���ֶ�������ع�ϵ���������䡢��Ժʱ������1����ǰ����Ȳ���У�������˿��ù���������Σ�����ӵĹ�ϵ��Ȼ���ڡ�У�������Σ�ն��ڵ�2���������֮��Ϊ1.45(95% CI=0.57,3.73;P=0.44),��3���������֮��Ϊ3.37(95% CI=1.40,8.16;P=0.007)����4����������Ϊ2.09(95%CI=0.83,5.24;P=0.12)��
����������������IJ���֢�ټ����Ҵ����ڳ�Ժǰ��ͼ3������Ժǰ�IJ���֢Ϊ��ȣ������ԣ������汸������ǰ����Ѫ8����2.7%������ʱ���˹�����©18����6.0%������Ĥ��Ƥȱ��5��(1.7%)������Ĥ����13��(4.4%)���ư�����19����6.4%������������䲢��֢������û�в��졣
| ��3������������һ��ʱ�ﵽ�ɹ����Ļ��߱���* |
|
������ |
������ |
| 1
������n=55�� |
2
������n=63�� |
3
������n=54�� |
4
������n=49�� |
| ����ѹ��18mmHg
��������ѹ���͡�25%
��������ҩ��
������������������ |
78.2
����87.3
����85.5
����72.7 |
90.5
����85.7
����98.4
����79.4 |
90.7
����92.6
����96.3
����83.3 |
91.8
����91.8
����93.7
����85.7 |
����*���������������Ļ�����Ϊ�ɹ�����Щδ�����һ����õĶ����ѱ��Ŷ�
����+ͬ��1
ͼ2�����������ʱ���Ӧ������ǽ�չδ��У��Kaplan-Meier�������ߣ�����֮������Ϸ�չ������������(p=0.07,log-rank test)
����6�������лư����ޣ�����������1�������ϡ�6������˿��ù�����ƣ�ÿһ������2�ˣ�����Щ������ѹ��ΧΪ2��6mmHg��2����ѽ�������������20/20����������20/40�߽�1�ˡ�6���У�3��������1D�������������˽���9.2%�д˳̶ȵĽ��ӡ�
������Ժ�����IJ���֢�ټ���3����������Ĥ��©�������ڵ�3�顣1��������Ĥ���������1���³�����6�������ʱ����2��4���1����6����ʱ���н�Ĥdz��������1���������˹�����©Ϊ��2�鲡�˷�����12���¡�û���������ף�����Ĥ��ǻ��Ѫ������Ĥ��������ز���֢������
�����������������2�����ڲ�����������������ƺ����ƣ�ͼ4��������3���ºʹ˺�����а�ο������ѽ�����������20/60�۵ı�����ͣ���˿��ù������ʱ�������ߡ�������������������仯������Ͻ�չ�ķ����ʵIJ����һ�¡�
| ��4����Ӧ�ò�ͬŨ��˿��ù���йصİ����Ͻ�չ�밲ο��
�����ȽϾ�����У�������Σ�ն�* |
| ˿��ù�ؼ��� |
������
�������Σ�ն� |
����95%�������� |
����P |
| 0.2mg/ml����2����
����0.2mg/ml����4����
����0.4mg/ml����2���� |
1.37
����3.18
����2.17 |
0.54,3.49
����1.35,7.53
����0.88,5.39 |
0.51
����0.01
����0.09 |
����*���С���г������һ�μ�¼�����Ͻ�չʱ���Cox����Σ�ն�ģ�͵ó�
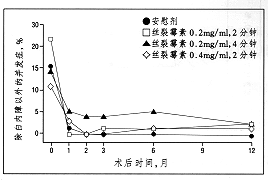
ͼ3��ÿ����ü��ʱ��������Ͻ�չ�������������֢���߱�������t=0��ٷֱȱ仯ָ��Ժʱ����Ժʱ�۲쵽�IJ���֢����ǰ����Ѫ���˹�����©���ư����ޣ�����Ĥ��©�ͽ�Ĥ��Ƥȱ�����ڲ���֢�����־�������Ĥ��©���ư����ޣ����ڷ������˹�����©���ͽ�ĤС��
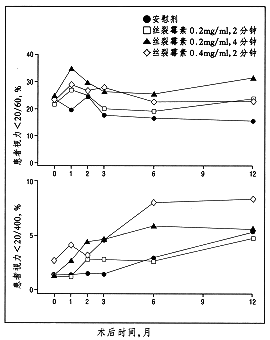
ͼ4���������黼����������20/60����ͼ���͵���20/400����ͼ���İٷֱȡ�
����6��������������ǰ�а�����ժ�����������������δ����������������
��һҳ [1] [2] [3] ��һҳ |
